ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਦੀ ਸੰਖੇਪ ਜਾਣਕਾਰੀ
ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਲਿੰਫੋਮਾ ਦਾ ਸਭ ਤੋਂ ਵੱਧ ਹਮਲਾਵਰ ਉਪ-ਕਿਸਮ ਹੈ, ਅਤੇ ਇਸਨੂੰ ਸਭ ਤੋਂ ਤੇਜ਼ੀ ਨਾਲ ਵਧਣ ਵਾਲਾ - ਜਾਂ ਸਭ ਤੋਂ ਵੱਧ ਹਮਲਾਵਰ ਕਿਸਮ ਦਾ ਕੈਂਸਰ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ।
ਕਿਉਂਕਿ ਇਹ ਬਹੁਤ ਤੇਜ਼ੀ ਨਾਲ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ ਅਤੇ ਫੈਲਦਾ ਹੈ, ਇਸ ਲਈ ਨਿਦਾਨ ਤੋਂ ਬਾਅਦ ਬਹੁਤ ਤੇਜ਼ੀ ਨਾਲ ਤੀਬਰ ਕੀਮੋਇਮੂਨੋਥੈਰੇਪੀ ਨਾਲ ਇਲਾਜ ਕੀਤੇ ਜਾਣ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ। ਹਾਲਾਂਕਿ, ਕਿਉਂਕਿ ਕੀਮੋਥੈਰੇਪੀ ਤੇਜ਼ੀ ਨਾਲ ਵਧਣ ਵਾਲੇ ਸੈੱਲਾਂ 'ਤੇ ਸਭ ਤੋਂ ਵਧੀਆ ਕੰਮ ਕਰਦੀ ਹੈ, ਇਹ ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਸੈੱਲਾਂ ਨੂੰ ਨਸ਼ਟ ਕਰਨ ਲਈ ਬਹੁਤ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਹੈ।
ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਵਾਲੇ ਬਹੁਤ ਸਾਰੇ ਲੋਕ ਠੀਕ ਹੋ ਸਕਦੇ ਹਨ।
ਬੀ-ਸੈੱਲ ਲਿਮਫੋਸਾਈਟਸ ਨੂੰ ਸਮਝਣਾ
ਬਰਕਿਟ ਲਿਮਫੋਮਾ ਬੀ-ਸੈੱਲ ਲਿਮਫੋਸਾਈਟਸ ਦਾ ਕੈਂਸਰ ਹੈ, ਇਸਲਈ ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਨੂੰ ਸਮਝਣ ਲਈ ਤੁਹਾਨੂੰ ਆਪਣੇ ਬੀ-ਸੈੱਲ ਲਿਮਫੋਸਾਈਟਸ ਬਾਰੇ ਥੋੜ੍ਹਾ ਜਿਹਾ ਜਾਣਨ ਦੀ ਲੋੜ ਹੈ।
ਬੀ-ਸੈੱਲ ਲਿਮਫੋਸਾਈਟਸ:
- ਚਿੱਟੇ ਖੂਨ ਦੇ ਸੈੱਲ ਦੀ ਇੱਕ ਕਿਸਮ ਹਨ.
- ਤੁਹਾਨੂੰ ਸਿਹਤਮੰਦ ਰੱਖਣ ਲਈ ਇਨਫੈਕਸ਼ਨ ਅਤੇ ਬਿਮਾਰੀਆਂ ਨਾਲ ਲੜੋ।
- ਯਾਦ ਰੱਖੋ ਕਿ ਤੁਹਾਨੂੰ ਅਤੀਤ ਵਿੱਚ ਲਾਗ ਲੱਗ ਗਈ ਸੀ, ਇਸ ਲਈ ਜੇਕਰ ਤੁਹਾਨੂੰ ਉਹੀ ਲਾਗ ਦੁਬਾਰਾ ਹੁੰਦੀ ਹੈ, ਤਾਂ ਤੁਹਾਡੇ ਸਰੀਰ ਦੀ ਇਮਿਊਨ ਸਿਸਟਮ ਵਧੇਰੇ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਅਤੇ ਤੇਜ਼ੀ ਨਾਲ ਇਸ ਨਾਲ ਲੜ ਸਕਦੀ ਹੈ।
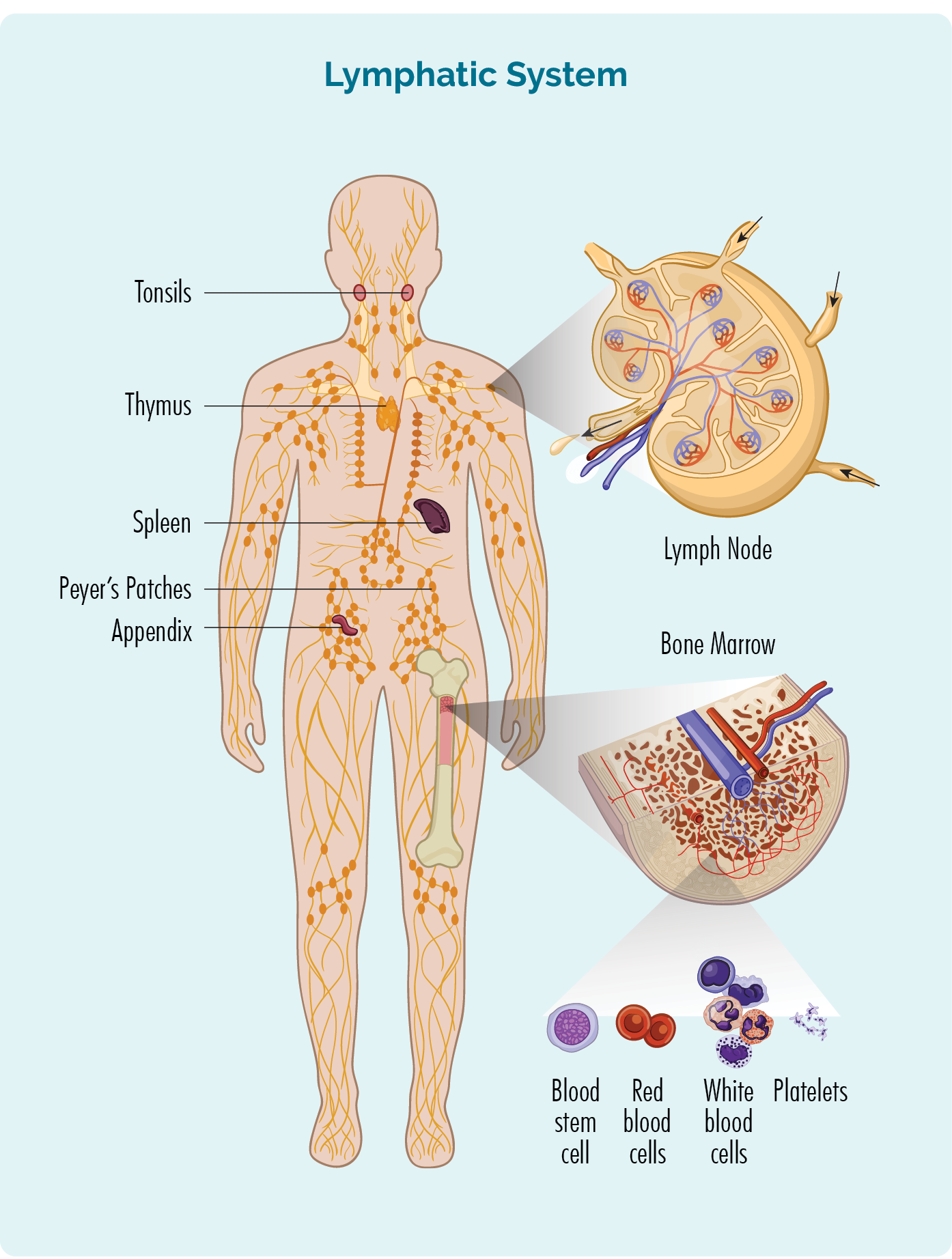
- ਤੁਹਾਡੇ ਬੋਨ ਮੈਰੋ (ਤੁਹਾਡੀਆਂ ਹੱਡੀਆਂ ਦੇ ਵਿਚਕਾਰਲੇ ਸਪੰਜੀ ਹਿੱਸੇ) ਵਿੱਚ ਬਣੇ ਹੁੰਦੇ ਹਨ, ਪਰ ਆਮ ਤੌਰ 'ਤੇ ਤੁਹਾਡੀ ਤਿੱਲੀ ਅਤੇ ਤੁਹਾਡੇ ਲਿੰਫ ਨੋਡਜ਼ ਵਿੱਚ ਰਹਿੰਦੇ ਹਨ। ਕੁਝ ਤੁਹਾਡੇ ਥਾਈਮਸ ਅਤੇ ਖੂਨ ਵਿੱਚ ਵੀ ਰਹਿੰਦੇ ਹਨ।
- ਲਾਗ ਜਾਂ ਬਿਮਾਰੀ ਨਾਲ ਲੜਨ ਲਈ ਤੁਹਾਡੇ ਲਸੀਕਾ ਪ੍ਰਣਾਲੀ ਰਾਹੀਂ, ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਕਿਸੇ ਵੀ ਹਿੱਸੇ ਤੱਕ ਯਾਤਰਾ ਕਰ ਸਕਦਾ ਹੈ।
ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਉਦੋਂ ਵਿਕਸਤ ਹੁੰਦਾ ਹੈ ਜਦੋਂ ਤੁਹਾਡੇ ਕੁਝ ਬੀ-ਸੈੱਲ ਕੈਂਸਰ ਹੋ ਜਾਂਦੇ ਹਨ। ਉਹ ਬੇਕਾਬੂ ਤੌਰ 'ਤੇ ਵਧਦੇ ਹਨ, ਅਸਧਾਰਨ ਹੁੰਦੇ ਹਨ, ਅਤੇ ਉਦੋਂ ਨਹੀਂ ਮਰਦੇ ਜਦੋਂ ਉਨ੍ਹਾਂ ਨੂੰ ਚਾਹੀਦਾ ਹੈ।
ਜਦੋਂ ਤੁਹਾਨੂੰ ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਤੁਹਾਡੇ ਕੈਂਸਰ ਵਾਲੇ ਬੀ-ਸੈੱਲ ਲਿਮਫੋਸਾਈਟਸ:
- ਬਹੁਤ ਤੇਜ਼ੀ ਨਾਲ ਵਧੋ ਅਤੇ ਗੁਣਾ ਕਰੋ।
- ਇਨਫੈਕਸ਼ਨਾਂ ਅਤੇ ਬੀਮਾਰੀਆਂ ਨਾਲ ਲੜਨ ਲਈ ਅਸਰਦਾਰ ਤਰੀਕੇ ਨਾਲ ਕੰਮ ਨਹੀਂ ਕਰੇਗਾ।
- ਆਪਣੇ ਸਿਹਤਮੰਦ ਬੀ-ਸੈੱਲਾਂ ਨੂੰ ਬਹੁਤ ਵੱਖਰੇ ਢੰਗ ਨਾਲ ਦੇਖੋ ਅਤੇ ਵਰਤਾਓ।
- ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਕਈ ਹਿੱਸਿਆਂ ਵਿੱਚ ਲਿੰਫੋਮਾ ਦੇ ਵਿਕਾਸ ਅਤੇ ਵਿਕਾਸ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦਾ ਹੈ।
ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਦੀਆਂ ਉਪ ਕਿਸਮਾਂ
ਲਿਮਫੋਮਾ ਦੀਆਂ ਵੱਖ-ਵੱਖ ਉਪ ਕਿਸਮਾਂ ਹਨ। ਵੱਖ-ਵੱਖ ਉਪ-ਕਿਸਮਾਂ ਬਾਰੇ ਜਾਣਨ ਲਈ ਹੇਠਾਂ ਦਿੱਤੇ ਸਿਰਲੇਖਾਂ 'ਤੇ ਕਲਿੱਕ ਕਰੋ।
ਸਧਾਰਣ ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ, ਜੋ ਕਿ ਅਫ਼ਰੀਕੀ ਪਿਛੋਕੜ ਵਾਲੇ ਲੋਕਾਂ ਵਿੱਚ ਵਧੇਰੇ ਆਮ ਹੈ, ਅਤੇ ਅਫ਼ਰੀਕੀ ਬੱਚਿਆਂ ਵਿੱਚ ਸਭ ਤੋਂ ਆਮ ਲਿੰਫੋਮਾ ਹੈ। ਇਹ ਉਹਨਾਂ ਲੋਕਾਂ ਵਿੱਚ ਵੀ ਵਧੇਰੇ ਆਮ ਹੈ ਜਿਨ੍ਹਾਂ ਨੂੰ ਮਲੇਰੀਆ ਜਾਂ ਐਪਸਟੀਨ-ਬਾਰ ਵਾਇਰਸ (EBV) ਸੀ।
ਐਂਡੈਮਿਕ ਬਰਕਿਟ ਲਿੰਫੋਮਾ ਅਕਸਰ ਤੁਹਾਡੇ ਜਬਾੜੇ ਵਿੱਚ ਜਾਂ ਤੁਹਾਡੇ ਚਿਹਰੇ ਦੀਆਂ ਹੋਰ ਹੱਡੀਆਂ ਵਿੱਚ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ, ਪਰ ਇਹ ਤੁਹਾਡੇ ਪੇਟ (ਪੇਟ) ਵਿੱਚ ਵੀ ਸ਼ੁਰੂ ਹੋ ਸਕਦਾ ਹੈ।
ਸਪੋਰਡਿਕ ਬਰਕਿਟ ਲਿਮਫੋਮਾ ਦੁਨੀਆ ਦੇ ਕਿਸੇ ਵੀ ਹਿੱਸੇ ਵਿੱਚ ਹੋ ਸਕਦਾ ਹੈ ਅਤੇ ਬਹੁਤ ਸਾਰੇ ਲਿੰਫੋਮਾ ਦੀ ਤਰ੍ਹਾਂ ਉਹਨਾਂ ਲੋਕਾਂ ਵਿੱਚ ਵਧੇਰੇ ਆਮ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ ਜਿਨ੍ਹਾਂ ਨੂੰ ਐਪਸਟੀਨ-ਬਾਰ ਵਾਇਰਸ ਦੀ ਲਾਗ ਹੁੰਦੀ ਹੈ। ਇਹ ਅਕਸਰ ਤੁਹਾਡੇ ਪੇਟ ਵਿੱਚ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ, ਇਸਲਈ ਤੁਹਾਡੇ ਪੇਟ ਵਿੱਚ ਦਰਦ ਜਾਂ ਬੇਅਰਾਮੀ ਹੋਣਾ ਆਮ ਗੱਲ ਹੋ ਸਕਦੀ ਹੈ।
ਸਪੋਰੈਡਿਕ ਬੁਰਕਿਟ ਲਿੰਫੋਮਾ ਤੁਹਾਡੇ ਦਿਮਾਗ ਅਤੇ ਰੀੜ੍ਹ ਦੀ ਹੱਡੀ, ਤੁਹਾਡੀ ਥਾਇਰਾਇਡ ਗਲੈਂਡ, ਟੌਨਸਿਲ ਅਤੇ ਤੁਹਾਡੇ ਚਿਹਰੇ ਦੀਆਂ ਹੱਡੀਆਂ ਸਮੇਤ ਤੁਹਾਡੇ ਕੇਂਦਰੀ ਨਸ ਪ੍ਰਣਾਲੀ ਵਿੱਚ ਫੈਲ ਸਕਦਾ ਹੈ।
ਇਮਯੂਨੋਡਫੀਸ਼ੈਂਸੀ-ਸਬੰਧਤ ਬਰਕਿਟ ਲਿਮਫੋਮਾ ਕਮਜ਼ੋਰ ਇਮਿਊਨ ਸਿਸਟਮ ਵਾਲੇ ਲੋਕਾਂ ਵਿੱਚ ਵਧੇਰੇ ਆਮ ਹੁੰਦਾ ਹੈ, ਅਤੇ ਇਹ ਉਹਨਾਂ ਲੋਕਾਂ ਵਿੱਚ ਪਾਇਆ ਜਾਂਦਾ ਹੈ ਜਿਨ੍ਹਾਂ ਨੂੰ ਹਿਊਮਨ ਇਮਿਊਨੋਡਫੀਸ਼ੈਂਸੀ ਵਾਇਰਸ (ਐੱਚਆਈਵੀ) ਹੈ ਜਾਂ ਜਿਨ੍ਹਾਂ ਨੂੰ ਐਕਵਾਇਰਡ ਇਮਯੂਨੋਡਫੀਸ਼ੈਂਸੀ ਸਿੰਡਰੋਮ (ਏਡਜ਼) ਹੈ।
ਹਾਲਾਂਕਿ, ਇਹ ਉਪ-ਕਿਸਮ ਵੀ ਵਿਕਸਤ ਹੋ ਸਕਦੀ ਹੈ ਜੇਕਰ ਤੁਸੀਂ ਉਹ ਦਵਾਈਆਂ ਲੈਂਦੇ ਹੋ ਜੋ ਤੁਹਾਡੀ ਇਮਿਊਨ ਸਿਸਟਮ ਨੂੰ ਵਧਾਉਂਦੀਆਂ ਹਨ ਜਿਵੇਂ ਕਿ ਅੰਗ ਟ੍ਰਾਂਸਪਲਾਂਟ ਤੋਂ ਬਾਅਦ ਲਈਆਂ ਗਈਆਂ ਜਾਂ ਜੇ ਤੁਹਾਨੂੰ ਕੋਈ ਸਵੈ-ਪ੍ਰਤੀਰੋਧਕ ਬਿਮਾਰੀ ਹੈ।
ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਕਿੰਨਾ ਆਮ ਹੈ?
ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਬੱਚਿਆਂ ਅਤੇ ਬਾਲਗਾਂ ਸਮੇਤ ਕਿਸੇ ਵੀ ਉਮਰ ਦੇ ਲੋਕਾਂ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਦਾ ਹੈ। ਇਹ 5 ਤੋਂ 10 ਸਾਲ ਦੀ ਉਮਰ ਦੇ ਬੱਚਿਆਂ ਵਿੱਚ ਲਿੰਫੋਮਾ ਦੀ ਸਭ ਤੋਂ ਆਮ ਕਿਸਮ ਹੈ ਅਤੇ ਇਹ ਸਾਰੇ ਬਚਪਨ ਦੇ ਲਿੰਫੋਮਾ ਦਾ 30% ਬਣਦਾ ਹੈ - ਇਸਦਾ ਮਤਲਬ ਹੈ ਕਿ ਲਿੰਫੋਮਾ ਵਾਲੇ ਹਰ 3 ਵਿੱਚੋਂ 10 ਬੱਚਿਆਂ ਵਿੱਚ ਬਰਕਿਟ ਲਿੰਫੋਮਾ ਹੋਵੇਗਾ।
ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਵਾਲੇ ਲਿੰਫੋਮਾ ਵਾਲੇ ਹਰ 1 ਵਿੱਚੋਂ ਸਿਰਫ਼ 2 ਜਾਂ 100 ਬਾਲਗ (1-2%) ਬਾਲਗਾਂ ਵਿੱਚ ਇਹ ਬਹੁਤ ਘੱਟ ਹੁੰਦਾ ਹੈ। ਬਾਲਗਾਂ ਵਿੱਚ ਇਹ 30-50 ਸਾਲ ਦੀ ਉਮਰ ਦੇ ਲੋਕਾਂ ਵਿੱਚ ਵਧੇਰੇ ਆਮ ਹੈ।
ਲਿਮਫੋਮਾ ਦੇ ਲੱਛਣ
ਬੁਰਕਿਟ ਲਿੰਫੋਮਾ ਦੇ ਕੁਝ ਲੱਛਣ ਦੂਜੇ ਲਿੰਫੋਮਾ ਦੇ ਲੱਛਣਾਂ ਦੇ ਸਮਾਨ ਹੁੰਦੇ ਹਨ, ਅਤੇ ਦੂਸਰੇ ਇਸ ਨਾਲ ਸੰਬੰਧਿਤ ਹੋ ਸਕਦੇ ਹਨ ਕਿ ਲਿੰਫੋਮਾ ਕਿੱਥੇ ਵਧ ਰਿਹਾ ਹੈ।
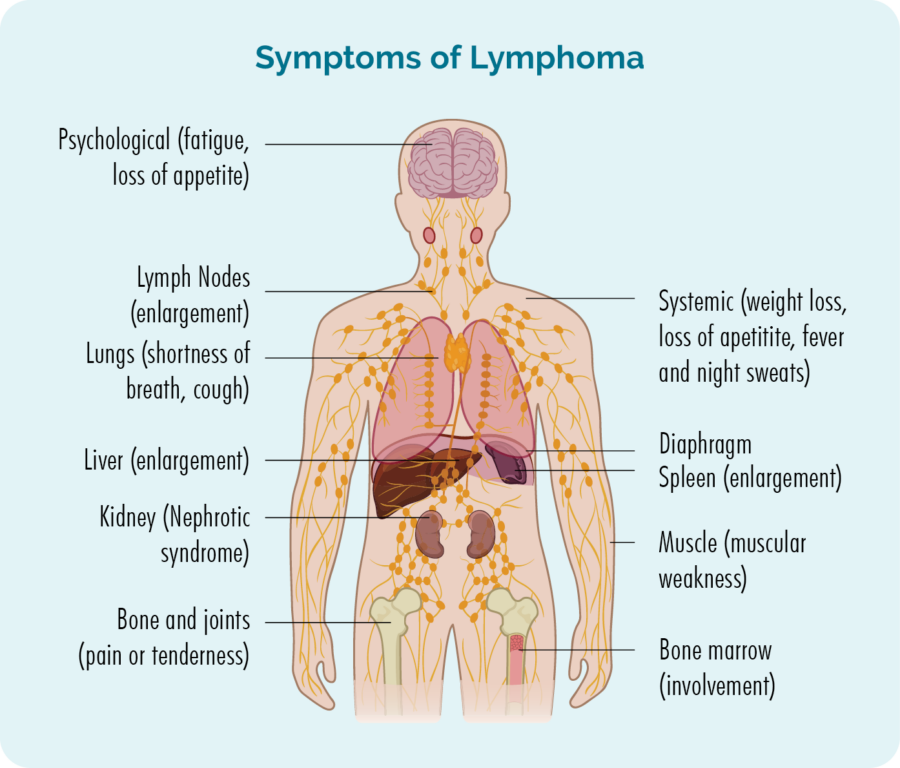
ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਦੇ ਆਮ ਸਥਾਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਤੁਹਾਡੀ ਗਰਦਨ, ਕੱਛ ਅਤੇ ਕਮਰ ਵਿੱਚ ਲਿੰਫ ਨੋਡਸ
- ਤੁਹਾਡਾ ਪੇਟ ਅਤੇ ਅੰਤੜੀ
- ਤੁਹਾਡੀ ਕੇਂਦਰੀ ਨਸ ਪ੍ਰਣਾਲੀ (CNS) - ਦਿਮਾਗ ਅਤੇ ਰੀੜ੍ਹ ਦੀ ਹੱਡੀ
- ਬੋਨ ਮੈਰੋ
- ਤਿੱਲੀ, ਜਿਗਰ ਅਤੇ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਹੋਰ ਅੰਗ
- ਤੁਹਾਡੇ ਜਬਾੜੇ ਜਾਂ ਤੁਹਾਡੇ ਚਿਹਰੇ ਦੀਆਂ ਹੋਰ ਹੱਡੀਆਂ।

ਨੋਡਲ ਅਤੇ ਵਾਧੂ ਨੋਡਲ ਬਰਕਿਟ ਲਿਮਫੋਮਾ
ਬੁਰਕਿਟ ਲਿੰਫੋਮਾ ਤੁਹਾਡੇ ਲਿੰਫ ਨੋਡਸ ਵਿੱਚ ਜਾਂ ਤੁਹਾਡੇ ਲਿੰਫ ਨੋਡ ਦੇ ਬਾਹਰ ਸ਼ੁਰੂ ਹੋ ਸਕਦਾ ਹੈ। ਜਦੋਂ ਇਹ ਤੁਹਾਡੇ ਲਿੰਫ ਨੋਡਸ ਵਿੱਚ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ ਤਾਂ ਇਸਨੂੰ "ਨੋਡਲ" ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਜਦੋਂ ਇਹ ਤੁਹਾਡੇ ਲਿੰਫ ਨੋਡਸ ਦੇ ਬਾਹਰ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ - ਜਿਵੇਂ ਕਿ ਤੁਹਾਡੇ ਅੰਗਾਂ ਜਾਂ ਬੋਨ ਮੈਰੋ ਵਿੱਚ ਇਸਨੂੰ "ਵਾਧੂ ਨੋਡਲ" ਕਿਹਾ ਜਾਂਦਾ ਹੈ।
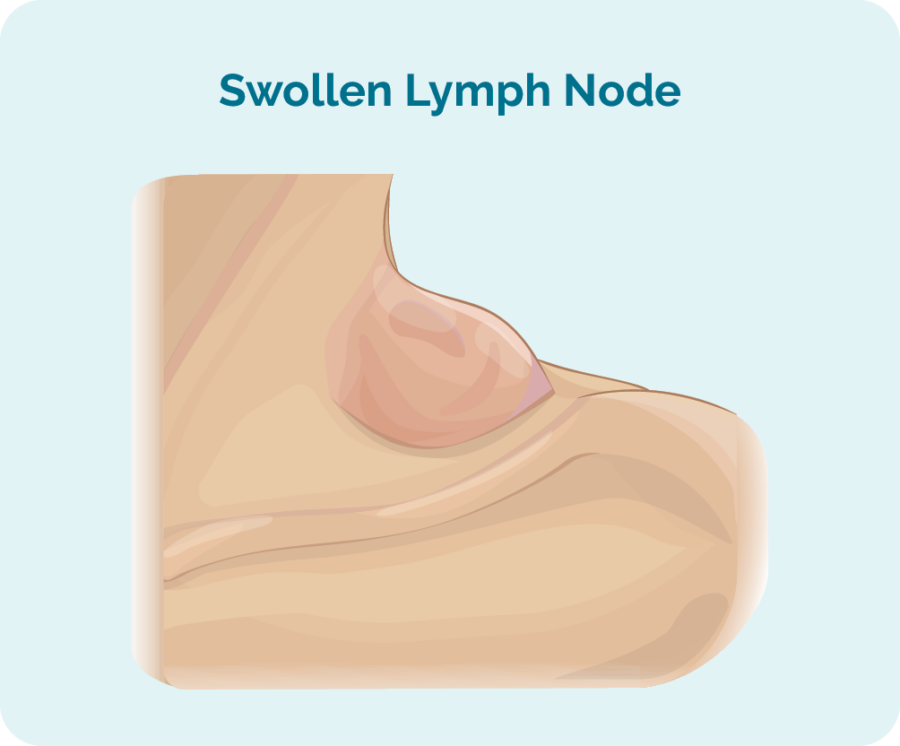
ਨੋਡਲ ਬਰਕਿਟ ਲਿਮਫੋਮਾ ਦਾ ਸਭ ਤੋਂ ਆਮ ਲੱਛਣ ਸੁੱਜੇ ਹੋਏ ਲਿੰਫ ਨੋਡਸ ਹਨ ਜੋ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਕਿਸੇ ਵੀ ਹਿੱਸੇ ਵਿੱਚ ਹੋ ਸਕਦੇ ਹਨ। ਇਹ ਤੁਹਾਡੀ ਗਰਦਨ, ਕੱਛ ਜਾਂ ਕਮਰ ਵਿੱਚ ਜ਼ਿਆਦਾ ਮਹਿਸੂਸ ਕੀਤੇ ਜਾਂਦੇ ਹਨ, ਕਿਉਂਕਿ ਇਹ ਲਿੰਫ ਨੋਡ ਤੁਹਾਡੀ ਚਮੜੀ ਦੇ ਨੇੜੇ ਹੁੰਦੇ ਹਨ।
ਪਰ ਸਾਡੀ ਛਾਤੀ, ਪੇਟ, ਬਾਹਾਂ, ਲੱਤਾਂ ਅਤੇ ਸਿਰ ਵਿੱਚ ਵੀ ਲਿੰਫ ਨੋਡ ਹੁੰਦੇ ਹਨ। ਕਿਉਂਕਿ ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਇੰਨੀ ਤੇਜ਼ੀ ਨਾਲ ਵਧਦਾ ਅਤੇ ਫੈਲਦਾ ਹੈ ਕਿ ਤੁਸੀਂ ਆਪਣੇ ਸਰੀਰ ਦੇ ਬਹੁਤ ਸਾਰੇ ਖੇਤਰਾਂ ਵਿੱਚ ਲਿੰਫ ਨੋਡਾਂ ਨੂੰ ਸੁੱਜਿਆ ਹੋਇਆ ਦੇਖ ਸਕਦੇ ਹੋ।
ਸੁੱਜੇ ਹੋਏ ਲਿੰਫ ਨੋਡਸ ਜਾਂ ਐਕਸਟਰਾਨੋਡਲ ਲਿੰਫੋਮਾ ਦੇ ਹੋਰ ਲੱਛਣ
ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਕਿਹੜੇ ਹਿੱਸਿਆਂ ਵਿੱਚ ਲਿੰਫ ਨੋਡਾਂ ਵਿੱਚ ਸੁੱਜਿਆ ਹੋਇਆ ਹੈ, ਇਸ 'ਤੇ ਨਿਰਭਰ ਕਰਦਿਆਂ ਤੁਸੀਂ ਵੱਖ-ਵੱਖ ਲੱਛਣਾਂ ਦਾ ਅਨੁਭਵ ਕਰ ਸਕਦੇ ਹੋ। ਲਿੰਫੋਮਾ ਨਾਲ ਸਬੰਧਤ ਬਹੁਤ ਸਾਰੇ ਸੁੱਜੇ ਹੋਏ ਲਿੰਫ ਨੋਡ ਦਰਦਨਾਕ ਨਹੀਂ ਹੁੰਦੇ, ਪਰ ਉਹ ਦਰਦਨਾਕ ਹੋ ਸਕਦੇ ਹਨ ਜੇਕਰ ਉਹ ਦੂਜੇ ਅੰਗਾਂ, ਨਸਾਂ 'ਤੇ ਦਬਾਅ ਪਾਉਂਦੇ ਹਨ ਜਾਂ ਜੇ ਉਹ ਬਹੁਤ ਵੱਡੇ ਹੋ ਜਾਂਦੇ ਹਨ।
ਲਿੰਫ ਨੋਡਸ ਤੋਂ ਇਲਾਵਾ, ਸਾਡੇ ਸਰੀਰ ਦੇ ਵੱਖ-ਵੱਖ ਹਿੱਸਿਆਂ ਜਿਵੇਂ ਕਿ ਸਾਡੇ ਮੂੰਹ, ਪੇਟ, ਅੰਤੜੀਆਂ, ਫੇਫੜਿਆਂ ਵਿੱਚ ਵੀ ਲਿਮਫਾਈਡ ਟਿਸ਼ੂ ਹੁੰਦੇ ਹਨ। ਲਿਮਫਾਈਡ ਟਿਸ਼ੂ ਇਮਿਊਨ ਸੈੱਲਾਂ ਦੇ ਖੇਤਰ ਹੁੰਦੇ ਹਨ ਜੋ ਲਾਗਾਂ ਦੀ ਨਿਗਰਾਨੀ ਰੱਖਣ ਅਤੇ ਲੜਨ ਲਈ ਸਾਡੇ ਸਰੀਰ ਦੇ ਖੇਤਰਾਂ ਵਿੱਚ ਰਹਿੰਦੇ ਹਨ। ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਇਹਨਾਂ ਵਿੱਚੋਂ ਕਿਸੇ ਵੀ ਖੇਤਰ ਵਿੱਚ ਵੀ ਸ਼ੁਰੂ ਜਾਂ ਫੈਲ ਸਕਦਾ ਹੈ।
ਲੱਛਣਾਂ ਵਿੱਚ ਹੇਠ ਲਿਖੇ ਸ਼ਾਮਲ ਹੋ ਸਕਦੇ ਹਨ।
ਪ੍ਰਭਾਵਿਤ ਖੇਤਰ | ਲੱਛਣ |
ਛਾਤੀ ਜਾਂ ਗਰਦਨ | ਸਾਹ ਦੀ ਕਮੀ ਤੁਹਾਡੀ ਆਵਾਜ਼ ਵਿੱਚ ਤਬਦੀਲੀਆਂ ਇੱਕ ਲਗਾਤਾਰ ਖੰਘ ਛਾਤੀ ਜਾਂ ਗਰਦਨ ਵਿੱਚ ਦਰਦ, ਦਬਾਅ ਜਾਂ ਬੇਅਰਾਮੀ ਜੇ ਤੁਹਾਡੇ ਦਿਲ 'ਤੇ ਦਬਾਅ ਹੈ ਤਾਂ ਦਿਲ ਦੀ ਤਾਲ ਵਿੱਚ ਤਬਦੀਲੀਆਂ |
ਕੇਂਦਰੀ ਨਸ ਪ੍ਰਣਾਲੀ (ਦਿਮਾਗ, ਰੀੜ੍ਹ ਦੀ ਹੱਡੀ ਅਤੇ ਤੁਹਾਡੀਆਂ ਅੱਖਾਂ ਦੇ ਪਿਛਲੇ ਪਾਸੇ ਦਾ ਖੇਤਰ) | ਉਲਝਣ ਜਾਂ ਯਾਦਦਾਸ਼ਤ ਵਿੱਚ ਤਬਦੀਲੀਆਂ ਚੱਕਰ ਆਉਣੇ ਤੁਹਾਡੀ ਨਜ਼ਰ ਵਿੱਚ ਤਬਦੀਲੀਆਂ ਕਮਜ਼ੋਰੀ, ਝਰਨਾਹਟ ਜਾਂ ਜਲਨ ਤੁਰਨ ਵਿਚ ਮੁਸ਼ਕਲ ਟਾਇਲਟ ਜਾਣ ਵਿੱਚ ਮੁਸ਼ਕਲ ਦੌਰੇ (ਫਿੱਟ) ਵਿਅਕਤੀਗਤ ਤਬਦੀਲੀਆਂ |
ਅੰਤੜੀਆਂ - (ਮੂੰਹ, ਪੇਟ ਅਤੇ ਅੰਤੜੀਆਂ) | ਉਲਟੀਆਂ ਦੇ ਨਾਲ ਜਾਂ ਬਿਨਾਂ ਮਤਲੀ ਦਸਤ ਜਾਂ ਕਬਜ਼ ਸੁੱਜਿਆ ਹੋਇਆ ਪੇਟ (ਤੁਸੀਂ ਗਰਭਵਤੀ ਵੀ ਹੋ ਸਕਦੇ ਹੋ) ਜਦੋਂ ਤੁਸੀਂ ਟਾਇਲਟ ਜਾਂਦੇ ਹੋ ਤਾਂ ਖੂਨ ਭਰਿਆ ਮਹਿਸੂਸ ਕਰਨਾ ਭਾਵੇਂ ਤੁਸੀਂ ਨਾ ਖਾਧਾ ਹੋਵੇ, ਜਾਂ ਬਹੁਤ ਘੱਟ ਖਾਧਾ ਹੋਵੇ ਨਿਗਲਣ ਵਿੱਚ ਮੁਸ਼ਕਲ. |
ਬੋਨ ਮੈਰੋ | ਤੁਹਾਡੇ ਖ਼ੂਨ ਦੀ ਚੰਗੀ ਗਿਣਤੀ ਵਿੱਚ ਤਬਦੀਲੀਆਂ ਸ਼ਾਮਲ ਹਨ:
|
ਤੁਹਾਡੀ ਲਿੰਫੈਟਿਕ ਪ੍ਰਣਾਲੀ ਦੇ ਅੰਗ - ਤਿੱਲੀ ਅਤੇ ਥਾਈਮਸ
ਤੁਹਾਡੀ ਤਿੱਲੀ ਇੱਕ ਅਜਿਹਾ ਅੰਗ ਹੈ ਜੋ ਤੁਹਾਡੇ ਖੂਨ ਨੂੰ ਫਿਲਟਰ ਕਰਦਾ ਹੈ ਅਤੇ ਇਸਨੂੰ ਸਿਹਤਮੰਦ ਰੱਖਦਾ ਹੈ। ਇਹ ਤੁਹਾਡੇ ਲਿੰਫੈਟਿਕ ਸਿਸਟਮ ਦਾ ਇੱਕ ਅੰਗ ਵੀ ਹੈ ਜਿੱਥੇ ਤੁਹਾਡੇ ਬੀ-ਸੈੱਲ ਲਿਮਫੋਸਾਈਟਸ ਰਹਿੰਦੇ ਹਨ ਅਤੇ ਲਾਗ ਨਾਲ ਲੜਨ ਲਈ ਐਂਟੀਬਾਡੀਜ਼ ਪੈਦਾ ਕਰਦੇ ਹਨ। ਇਹ ਤੁਹਾਡੇ ਫੇਫੜਿਆਂ ਦੇ ਹੇਠਾਂ ਤੁਹਾਡੇ ਉੱਪਰਲੇ ਪੇਟ ਦੇ ਖੱਬੇ ਪਾਸੇ ਅਤੇ ਤੁਹਾਡੇ ਪੇਟ (ਪੇਟ) ਦੇ ਨੇੜੇ ਹੈ।
ਜਦੋਂ ਤੁਹਾਡੀ ਤਿੱਲੀ ਬਹੁਤ ਵੱਡੀ ਹੋ ਜਾਂਦੀ ਹੈ, ਤਾਂ ਇਹ ਤੁਹਾਡੇ ਪੇਟ 'ਤੇ ਦਬਾਅ ਪਾ ਸਕਦੀ ਹੈ ਅਤੇ ਤੁਹਾਨੂੰ ਭਰਿਆ ਮਹਿਸੂਸ ਕਰ ਸਕਦੀ ਹੈ, ਭਾਵੇਂ ਤੁਸੀਂ ਬਹੁਤ ਜ਼ਿਆਦਾ ਨਾ ਖਾਧਾ ਹੋਵੇ। ਤੁਸੀਂ ਇਹ ਵੀ ਪ੍ਰਾਪਤ ਕਰ ਸਕਦੇ ਹੋ:
- ਘੱਟ ਖੂਨ ਦੀ ਗਿਣਤੀ.
- ਬਹੁਤ ਜ਼ਿਆਦਾ ਥਕਾਵਟ.
- ਵਜ਼ਨ ਘਟਾਉਣਾ.
- ਪੀਲੀਆ (ਤੁਹਾਡੀ ਚਮੜੀ ਅਤੇ ਅੱਖਾਂ ਦਾ ਪੀਲਾ ਹੋਣਾ)।
- ਤੁਹਾਡੇ ਪੇਟ ਵਿੱਚ ਦਰਦ ਜਾਂ "ਫੁੱਲਣ" ਦੀ ਭਾਵਨਾ।
ਤੁਹਾਡਾ ਥਾਈਮਸ ਤੁਹਾਡੇ ਲਿੰਫੈਟਿਕ ਸਿਸਟਮ ਦਾ ਵੀ ਹਿੱਸਾ ਹੈ। ਇਹ ਇੱਕ ਤਿਤਲੀ ਦੇ ਆਕਾਰ ਦਾ ਅੰਗ ਹੈ ਜੋ ਤੁਹਾਡੀ ਛਾਤੀ ਦੇ ਸਾਹਮਣੇ ਤੁਹਾਡੀ ਛਾਤੀ ਦੀ ਹੱਡੀ ਦੇ ਬਿਲਕੁਲ ਪਿੱਛੇ ਬੈਠਦਾ ਹੈ। ਕੁਝ ਬੀ-ਸੈੱਲ ਵੀ ਰਹਿੰਦੇ ਹਨ ਅਤੇ ਤੁਹਾਡੇ ਥਾਈਮਸ ਵਿੱਚੋਂ ਲੰਘਦੇ ਹਨ। ਜੇਕਰ ਲਿੰਫੋਮਾ ਤੁਹਾਡੇ ਥਾਈਮਸ ਵਿੱਚ ਹੈ ਤਾਂ ਤੁਹਾਡੀ ਛਾਤੀ ਵਿੱਚ ਇੱਕ ਗੱਠ ਹੋ ਸਕਦੀ ਹੈ ਅਤੇ ਤੁਹਾਡੀ ਛਾਤੀ ਦੇ ਦੂਜੇ ਅੰਗਾਂ 'ਤੇ ਦਬਾਅ ਪਾ ਸਕਦੀ ਹੈ। ਉਪਰੋਕਤ ਸਾਰਣੀ ਵਿੱਚ ਸੂਚੀਬੱਧ ਲੱਛਣਾਂ ਦੇ ਸਮਾਨ ਹੋ ਸਕਦੇ ਹਨ।
ਜਿਗਰ
- ਪੀਲੀਆ.
- ਦਰਦ ਜਾਂ ਬੇਅਰਾਮੀ ਜੋ ਤੁਹਾਡੇ ਖੱਬੇ ਮੋਢੇ ਤੱਕ ਫੈਲ ਸਕਦੀ ਹੈ।
- ਭੁੱਖ ਅਤੇ ਭਾਰ ਦਾ ਨੁਕਸਾਨ.
- ਤਰਲ ਪਦਾਰਥ (ਜਲਦ) ਦੇ ਕਾਰਨ ਤੁਹਾਡੇ ਪੇਟ ਦੀ ਸੋਜ।
- ਅਸਧਾਰਨ ਖੂਨ ਵਹਿਣਾ.
ਬੀ-ਲੱਛਣ
ਬੀ-ਲੱਛਣ ਉਦੋਂ ਹੋ ਸਕਦੇ ਹਨ ਜਦੋਂ ਲਿਮਫੋਮਾ ਸਰਗਰਮੀ ਨਾਲ ਵਧ ਰਿਹਾ ਹੋਵੇ। ਇਹ ਸੰਕੇਤ ਕਰ ਸਕਦਾ ਹੈ ਕਿ ਲਿਮਫੋਮਾ ਤੁਹਾਡੇ ਊਰਜਾ ਭੰਡਾਰਾਂ ਦੀ ਵਰਤੋਂ ਕਰ ਰਿਹਾ ਹੈ ਜਾਂ ਰਸਾਇਣ ਪੈਦਾ ਕਰ ਰਿਹਾ ਹੈ ਜੋ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਤਾਪਮਾਨ ਨੂੰ ਨਿਯੰਤ੍ਰਿਤ ਕਰਨ ਦੇ ਤਰੀਕੇ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਦੇ ਹਨ। ਹਮੇਸ਼ਾ ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਬੀ-ਲੱਛਣਾਂ ਦੀ ਰਿਪੋਰਟ ਕਰੋ।

ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਦਾ ਨਿਦਾਨ ਅਤੇ ਪੜਾਅ
ਜੇ ਤੁਹਾਡਾ ਡਾਕਟਰ ਸੋਚਦਾ ਹੈ ਕਿ ਤੁਹਾਨੂੰ ਲਿੰਫੋਮਾ ਹੋ ਸਕਦਾ ਹੈ, ਤਾਂ ਉਹਨਾਂ ਨੂੰ ਕਈ ਮਹੱਤਵਪੂਰਨ ਟੈਸਟਾਂ ਦਾ ਪ੍ਰਬੰਧ ਕਰਨ ਦੀ ਲੋੜ ਹੋਵੇਗੀ। ਇਹ ਟੈਸਟ ਤੁਹਾਡੇ ਲੱਛਣਾਂ ਦੇ ਕਾਰਨ ਵਜੋਂ ਲਿਮਫੋਮਾ ਦੀ ਪੁਸ਼ਟੀ ਕਰਨ ਜਾਂ ਰੱਦ ਕਰਨ ਲਈ ਲੋੜੀਂਦੇ ਹਨ।
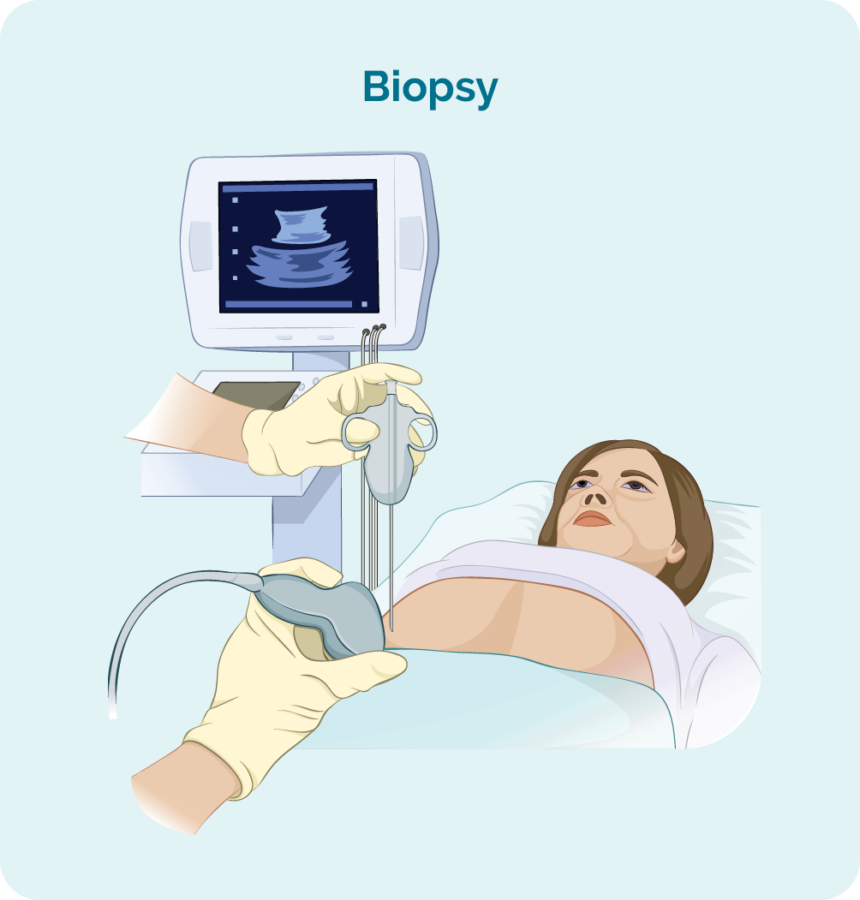
ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਦਾ ਨਿਦਾਨ ਕਰਨ ਲਈ ਤੁਹਾਨੂੰ ਬਾਇਓਪਸੀ ਦੀ ਲੋੜ ਪਵੇਗੀ। ਇੱਕ ਬਾਇਓਪਸੀ ਹਿੱਸਾ, ਜਾਂ ਸਾਰੇ ਪ੍ਰਭਾਵਿਤ ਲਿੰਫ ਨੋਡ ਅਤੇ/ਜਾਂ ਬੋਨ ਮੈਰੋ ਦੇ ਨਮੂਨੇ ਨੂੰ ਹਟਾਉਣ ਦੀ ਇੱਕ ਪ੍ਰਕਿਰਿਆ ਹੈ। ਬਾਇਓਪਸੀ ਫਿਰ ਵਿਗਿਆਨੀਆਂ ਦੁਆਰਾ ਇੱਕ ਪ੍ਰਯੋਗਸ਼ਾਲਾ ਵਿੱਚ ਇਹ ਦੇਖਣ ਲਈ ਜਾਂਚ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਕਿ ਕੀ ਅਜਿਹੀਆਂ ਤਬਦੀਲੀਆਂ ਹਨ ਜੋ ਡਾਕਟਰ ਨੂੰ ਬੁਰਕਿਟ ਦਾ ਨਿਦਾਨ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦੀਆਂ ਹਨ।
ਜਦੋਂ ਤੁਹਾਡੀ ਬਾਇਓਪਸੀ ਹੁੰਦੀ ਹੈ, ਤਾਂ ਤੁਹਾਡੇ ਕੋਲ ਸਥਾਨਕ ਜਾਂ ਆਮ ਅਨੱਸਥੀਸੀਆ ਹੋ ਸਕਦਾ ਹੈ। ਇਹ ਇਸ ਗੱਲ 'ਤੇ ਨਿਰਭਰ ਕਰੇਗਾ ਕਿ ਬਾਇਓਪਸੀ ਦੀ ਕਿਸਮ ਅਤੇ ਇਹ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਕਿਸ ਹਿੱਸੇ ਤੋਂ ਲਈ ਗਈ ਹੈ। ਬਾਇਓਪਸੀ ਦੀਆਂ ਵੱਖ-ਵੱਖ ਕਿਸਮਾਂ ਹਨ ਅਤੇ ਤੁਹਾਨੂੰ ਸਭ ਤੋਂ ਵਧੀਆ ਨਮੂਨਾ ਲੈਣ ਲਈ ਇੱਕ ਤੋਂ ਵੱਧ ਦੀ ਲੋੜ ਹੋ ਸਕਦੀ ਹੈ।
ਖੂਨ ਦੀਆਂ ਜਾਂਚਾਂ
ਤੁਹਾਡੇ ਲਿੰਫੋਮਾ ਦਾ ਨਿਦਾਨ ਕਰਨ ਦੀ ਕੋਸ਼ਿਸ਼ ਕਰਦੇ ਸਮੇਂ ਖੂਨ ਦੇ ਟੈਸਟ ਲਏ ਜਾਂਦੇ ਹਨ, ਪਰ ਇਹ ਯਕੀਨੀ ਬਣਾਉਣ ਲਈ ਕਿ ਤੁਹਾਡੇ ਅੰਗ ਸਹੀ ਤਰ੍ਹਾਂ ਕੰਮ ਕਰ ਰਹੇ ਹਨ ਅਤੇ ਸਾਡੇ ਇਲਾਜ ਨਾਲ ਸਿੱਝ ਸਕਦੇ ਹਨ, ਤੁਹਾਡੇ ਇਲਾਜ ਦੌਰਾਨ ਵੀ ਲਏ ਜਾਂਦੇ ਹਨ।
ਕੋਰ ਜਾਂ ਬਰੀਕ ਸੂਈ ਬਾਇਓਪਸੀ
ਲਿੰਫੋਮਾ ਦੇ ਲੱਛਣਾਂ ਦੀ ਜਾਂਚ ਕਰਨ ਲਈ ਸੁੱਜੇ ਹੋਏ ਲਿੰਫ ਨੋਡ ਜਾਂ ਟਿਊਮਰ ਦੇ ਨਮੂਨੇ ਨੂੰ ਹਟਾਉਣ ਲਈ ਕੋਰ ਜਾਂ ਬਰੀਕ ਸੂਈ ਬਾਇਓਪਸੀ ਲਈ ਜਾਂਦੀ ਹੈ।
ਤੁਹਾਡਾ ਡਾਕਟਰ ਆਮ ਤੌਰ 'ਤੇ ਖੇਤਰ ਨੂੰ ਸੁੰਨ ਕਰਨ ਲਈ ਸਥਾਨਕ ਬੇਹੋਸ਼ ਕਰਨ ਵਾਲੀ ਦਵਾਈ ਦੀ ਵਰਤੋਂ ਕਰੇਗਾ ਤਾਂ ਜੋ ਤੁਹਾਨੂੰ ਪ੍ਰਕਿਰਿਆ ਦੌਰਾਨ ਕੋਈ ਦਰਦ ਮਹਿਸੂਸ ਨਾ ਹੋਵੇ, ਪਰ ਤੁਸੀਂ ਇਸ ਬਾਇਓਪਸੀ ਦੌਰਾਨ ਜਾਗਦੇ ਹੋਵੋਗੇ। ਫਿਰ ਉਹ ਸੁੱਜੇ ਹੋਏ ਲਿੰਫ ਨੋਡ ਜਾਂ ਗਠੜੀ ਵਿੱਚ ਸੂਈ ਪਾ ਦੇਣਗੇ ਅਤੇ ਟਿਸ਼ੂ ਦੇ ਨਮੂਨੇ ਨੂੰ ਹਟਾ ਦੇਣਗੇ।
ਜੇਕਰ ਤੁਹਾਡਾ ਸੁੱਜਿਆ ਹੋਇਆ ਲਿੰਫ ਨੋਡ ਜਾਂ ਗੱਠ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਅੰਦਰ ਡੂੰਘਾ ਹੈ ਤਾਂ ਬਾਇਓਪਸੀ ਅਲਟਰਾਸਾਊਂਡ ਜਾਂ ਵਿਸ਼ੇਸ਼ ਐਕਸ-ਰੇ (ਇਮੇਜਿੰਗ) ਮਾਰਗਦਰਸ਼ਨ ਦੀ ਮਦਦ ਨਾਲ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ।
ਤੁਹਾਡੇ ਕੋਲ ਇਸਦੇ ਲਈ ਇੱਕ ਆਮ ਬੇਹੋਸ਼ ਕਰਨ ਦੀ ਦਵਾਈ ਹੋ ਸਕਦੀ ਹੈ (ਜੋ ਤੁਹਾਨੂੰ ਥੋੜੇ ਸਮੇਂ ਲਈ ਸੌਂਦਾ ਹੈ)। ਤੁਹਾਨੂੰ ਬਾਅਦ ਵਿੱਚ ਕੁਝ ਟਾਂਕੇ ਵੀ ਲੱਗ ਸਕਦੇ ਹਨ।
ਕੋਰ ਸੂਈ ਬਾਇਓਪਸੀ ਇੱਕ ਵਧੀਆ ਸੂਈ ਬਾਇਓਪਸੀ ਨਾਲੋਂ ਵੱਡਾ ਨਮੂਨਾ ਲੈਂਦੀ ਹੈ।
ਐਕਸੀਸ਼ਨਲ ਨੋਡ ਬਾਇਓਪਸੀ
ਐਕਸੀਸ਼ਨਲ ਨੋਡ ਬਾਇਓਪਸੀ ਉਦੋਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਜਦੋਂ ਤੁਹਾਡੇ ਸੁੱਜੇ ਹੋਏ ਲਿੰਫ ਨੋਡ ਜਾਂ ਟਿਊਮਰ ਤੁਹਾਡੇ ਸਰੀਰ ਵਿੱਚ ਇੰਨੇ ਡੂੰਘੇ ਹੁੰਦੇ ਹਨ ਕਿ ਕੋਰ ਜਾਂ ਬਰੀਕ ਸੂਈ ਬਾਇਓਪਸੀ ਦੁਆਰਾ ਪਹੁੰਚਿਆ ਨਹੀਂ ਜਾ ਸਕਦਾ। ਤੁਹਾਡੇ ਕੋਲ ਇੱਕ ਆਮ ਬੇਹੋਸ਼ ਕਰਨ ਵਾਲੀ ਦਵਾਈ ਹੋਵੇਗੀ ਜੋ ਤੁਹਾਨੂੰ ਥੋੜ੍ਹੇ ਸਮੇਂ ਲਈ ਸੌਂ ਦੇਵੇਗੀ ਤਾਂ ਜੋ ਤੁਸੀਂ ਸਥਿਰ ਰਹੋ, ਅਤੇ ਕੋਈ ਦਰਦ ਮਹਿਸੂਸ ਨਾ ਕਰੋ।
ਇਸ ਪ੍ਰਕਿਰਿਆ ਦੇ ਦੌਰਾਨ, ਸਰਜਨ ਪੂਰੇ ਲਿੰਫ ਨੋਡ ਜਾਂ ਗੰਢ ਨੂੰ ਹਟਾ ਦੇਵੇਗਾ ਅਤੇ ਇਸਨੂੰ ਜਾਂਚ ਲਈ ਪੈਥੋਲੋਜੀ ਕੋਲ ਭੇਜ ਦੇਵੇਗਾ।
ਤੁਹਾਨੂੰ ਕੁਝ ਟਾਂਕਿਆਂ ਦੇ ਨਾਲ ਇੱਕ ਛੋਟਾ ਜਿਹਾ ਜ਼ਖ਼ਮ ਹੋਵੇਗਾ, ਅਤੇ ਸਿਖਰ 'ਤੇ ਇੱਕ ਡਰੈਸਿੰਗ ਹੋਵੇਗੀ।
ਟਾਂਕੇ ਆਮ ਤੌਰ 'ਤੇ 7-10 ਦਿਨਾਂ ਲਈ ਰਹਿੰਦੇ ਹਨ, ਪਰ ਤੁਹਾਡਾ ਡਾਕਟਰ ਜਾਂ ਨਰਸ ਤੁਹਾਨੂੰ ਇਸ ਬਾਰੇ ਨਿਰਦੇਸ਼ ਦੇਣਗੇ ਕਿ ਡਰੈਸਿੰਗ ਦੀ ਦੇਖਭਾਲ ਕਿਵੇਂ ਕਰਨੀ ਹੈ, ਅਤੇ ਟਾਂਕੇ ਕੱਢਣ ਲਈ ਕਦੋਂ ਵਾਪਸ ਆਉਣਾ ਹੈ।
ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਨਿਦਾਨ
ਇੱਕ ਵਾਰ ਜਦੋਂ ਤੁਹਾਡਾ ਡਾਕਟਰ ਤੁਹਾਡੇ ਖੂਨ ਦੀਆਂ ਜਾਂਚਾਂ ਅਤੇ ਬਾਇਓਪਸੀ ਤੋਂ ਨਤੀਜੇ ਪ੍ਰਾਪਤ ਕਰ ਲੈਂਦਾ ਹੈ ਤਾਂ ਉਹ ਤੁਹਾਨੂੰ ਇਹ ਦੱਸਣ ਦੇ ਯੋਗ ਹੋਣਗੇ ਕਿ ਕੀ ਤੁਹਾਨੂੰ ਬਰਕਿਟ ਲਿਮਫੋਮਾ ਹੈ ਅਤੇ ਇਹ ਵੀ ਤੁਹਾਨੂੰ ਇਹ ਦੱਸਣ ਦੇ ਯੋਗ ਹੋ ਸਕਦਾ ਹੈ ਕਿ ਤੁਹਾਡੇ ਕੋਲ ਬੁਰਕਿਟ ਦੀ ਕਿਹੜੀ ਉਪ-ਕਿਸਮ ਹੈ। ਫਿਰ ਉਹ ਤੁਹਾਡੇ ਲਿਮਫੋਮਾ ਨੂੰ ਪੜਾਅ ਅਤੇ ਦਰਜਾ ਦੇਣ ਲਈ ਹੋਰ ਟੈਸਟ ਕਰਵਾਉਣਾ ਚਾਹੁਣਗੇ।
ਸਟੇਜਿੰਗ ਅਤੇ ਗਰੇਡਿੰਗ ਬਰਕਿਟ ਲਿਮਫੋਮਾ
ਇੱਕ ਵਾਰ ਜਦੋਂ ਤੁਹਾਨੂੰ ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਦਾ ਪਤਾ ਲੱਗ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਤੁਹਾਡੇ ਡਾਕਟਰ ਕੋਲ ਤੁਹਾਡੇ ਲਿਮਫੋਮਾ ਬਾਰੇ ਹੋਰ ਸਵਾਲ ਹੋਣਗੇ। ਇਹਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹੋਣਗੇ:
- ਤੁਹਾਡਾ ਲਿੰਫੋਮਾ ਕਿਹੜਾ ਪੜਾਅ ਹੈ?
- ਤੁਹਾਡੇ ਕੋਲ ਬੁਰਕਿਟ ਦੀ ਕਿਹੜੀ ਉਪ-ਕਿਸਮ ਹੈ?
ਸਟੇਜਿੰਗ ਅਤੇ ਗਰੇਡਿੰਗ ਬਾਰੇ ਹੋਰ ਜਾਣਨ ਲਈ ਹੇਠਾਂ ਦਿੱਤੇ ਸਿਰਲੇਖਾਂ 'ਤੇ ਕਲਿੱਕ ਕਰੋ।
ਸਟੇਜਿੰਗ ਇਹ ਦਰਸਾਉਂਦੀ ਹੈ ਕਿ ਤੁਹਾਡੇ ਲਿੰਫੋਮਾ ਦੁਆਰਾ ਤੁਹਾਡੇ ਸਰੀਰ ਦਾ ਕਿੰਨਾ ਹਿੱਸਾ ਪ੍ਰਭਾਵਿਤ ਹੁੰਦਾ ਹੈ - ਜਾਂ, ਇਹ ਕਿਥੋਂ ਤੱਕ ਫੈਲਿਆ ਹੈ ਜਿੱਥੋਂ ਇਹ ਪਹਿਲੀ ਵਾਰ ਸ਼ੁਰੂ ਹੋਇਆ ਸੀ।
ਬੀ-ਸੈੱਲ ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਕਿਸੇ ਵੀ ਹਿੱਸੇ ਵਿੱਚ ਜਾ ਸਕਦੇ ਹਨ। ਇਸਦਾ ਮਤਲਬ ਹੈ ਕਿ ਲਿਮਫੋਮਾ ਸੈੱਲ (ਕੈਂਸਰ ਵਾਲੇ ਬੀ-ਸੈੱਲ), ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਕਿਸੇ ਵੀ ਹਿੱਸੇ ਵਿੱਚ ਵੀ ਯਾਤਰਾ ਕਰ ਸਕਦੇ ਹਨ। ਇਸ ਜਾਣਕਾਰੀ ਨੂੰ ਲੱਭਣ ਲਈ ਤੁਹਾਨੂੰ ਹੋਰ ਟੈਸਟ ਕਰਵਾਉਣ ਦੀ ਲੋੜ ਹੋਵੇਗੀ। ਇਹਨਾਂ ਟੈਸਟਾਂ ਨੂੰ ਸਟੇਜਿੰਗ ਟੈਸਟ ਕਿਹਾ ਜਾਂਦਾ ਹੈ ਅਤੇ ਜਦੋਂ ਤੁਸੀਂ ਨਤੀਜੇ ਪ੍ਰਾਪਤ ਕਰਦੇ ਹੋ, ਤਾਂ ਤੁਹਾਨੂੰ ਪਤਾ ਲੱਗ ਜਾਵੇਗਾ ਕਿ ਕੀ ਤੁਹਾਡੇ ਕੋਲ ਪੜਾਅ ਇੱਕ (I), ਪੜਾਅ ਦੋ (II), ਪੜਾਅ ਤਿੰਨ (III) ਜਾਂ ਪੜਾਅ ਚਾਰ (IV) ਬਰਕਿਟ ਲਿਮਫੋਮਾ ਹੈ। ਹਾਲਾਂਕਿ, ਕਿਉਂਕਿ ਬੁਰਕਿਟਜ਼ ਇੰਨਾ ਹਮਲਾਵਰ ਹੈ ਕਿ ਇਹ ਅਕਸਰ ਪਹਿਲਾਂ ਤੋਂ ਹੀ ਇੱਕ ਉੱਨਤ ਪੜਾਅ (ਪੜਾਅ 3 ਜਾਂ 4) ਹੁੰਦਾ ਹੈ ਜਦੋਂ ਤੁਹਾਡਾ ਨਿਦਾਨ ਹੁੰਦਾ ਹੈ,
ਤੁਹਾਡੇ ਲਿਮਫੋਮਾ ਦਾ ਪੜਾਅ ਇਸ 'ਤੇ ਨਿਰਭਰ ਕਰੇਗਾ:
- ਤੁਹਾਡੇ ਸਰੀਰ ਦੇ ਕਿੰਨੇ ਖੇਤਰਾਂ ਵਿੱਚ ਲਿੰਫੋਮਾ ਹੈ
- ਜਿੱਥੇ ਲਿੰਫੋਮਾ ਸ਼ਾਮਲ ਹੈ ਜੇਕਰ ਇਹ ਤੁਹਾਡੇ ਡਾਇਆਫ੍ਰਾਮ ਦੇ ਉੱਪਰ, ਹੇਠਾਂ ਜਾਂ ਦੋਵੇਂ ਪਾਸੇ ਹੈ (ਪਸਲੀ ਦੇ ਪਿੰਜਰੇ ਦੇ ਹੇਠਾਂ ਇੱਕ ਵੱਡੀ, ਗੁੰਬਦ ਦੇ ਆਕਾਰ ਦੀ ਮਾਸਪੇਸ਼ੀ ਜੋ ਛਾਤੀ ਨੂੰ ਤੁਹਾਡੇ ਪੇਟ ਤੋਂ ਵੱਖ ਕਰਦੀ ਹੈ)
- ਕੀ ਲਿਮਫੋਮਾ ਤੁਹਾਡੇ ਬੋਨ ਮੈਰੋ ਜਾਂ ਹੋਰ ਅੰਗਾਂ ਜਿਵੇਂ ਕਿ ਜਿਗਰ, ਫੇਫੜੇ, ਚਮੜੀ ਜਾਂ ਹੱਡੀ ਵਿੱਚ ਫੈਲ ਗਿਆ ਹੈ।
ਪੜਾਅ I ਅਤੇ II ਨੂੰ 'ਸ਼ੁਰੂਆਤੀ ਜਾਂ ਸੀਮਤ ਪੜਾਅ' ਕਿਹਾ ਜਾਂਦਾ ਹੈ (ਤੁਹਾਡੇ ਸਰੀਰ ਦਾ ਇੱਕ ਸੀਮਤ ਖੇਤਰ ਸ਼ਾਮਲ ਹੁੰਦਾ ਹੈ)।
ਪੜਾਅ III ਅਤੇ IV ਨੂੰ 'ਐਡਵਾਂਸਡ ਸਟੇਜ' (ਵਧੇਰੇ ਵਿਆਪਕ) ਕਿਹਾ ਜਾਂਦਾ ਹੈ।
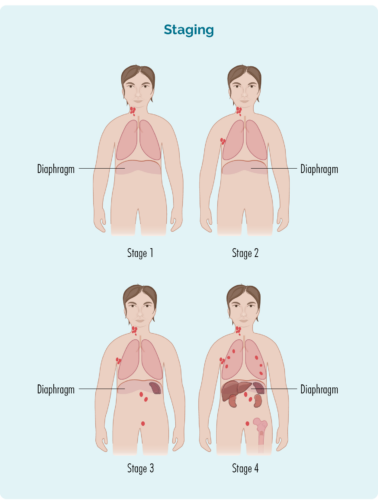
ਪੜਾਅ 1 | ਇੱਕ ਲਿੰਫ ਨੋਡ ਖੇਤਰ ਪ੍ਰਭਾਵਿਤ ਹੁੰਦਾ ਹੈ, ਜਾਂ ਤਾਂ ਡਾਇਆਫ੍ਰਾਮ ਦੇ ਉੱਪਰ ਜਾਂ ਹੇਠਾਂ* |
ਪੜਾਅ 2 | ਦੋ ਜਾਂ ਦੋ ਤੋਂ ਵੱਧ ਲਿੰਫ ਨੋਡ ਖੇਤਰ ਡਾਇਆਫ੍ਰਾਮ ਦੇ ਇੱਕੋ ਪਾਸੇ ਪ੍ਰਭਾਵਿਤ ਹੁੰਦੇ ਹਨ* |
ਪੜਾਅ 3 | ਉੱਪਰ ਘੱਟੋ-ਘੱਟ ਇੱਕ ਲਿੰਫ ਨੋਡ ਖੇਤਰ ਅਤੇ ਡਾਇਆਫ੍ਰਾਮ* ਦੇ ਹੇਠਾਂ ਘੱਟੋ-ਘੱਟ ਇੱਕ ਲਿੰਫ ਨੋਡ ਖੇਤਰ ਪ੍ਰਭਾਵਿਤ ਹੁੰਦਾ ਹੈ |
ਪੜਾਅ 4 | ਲਿਮਫੋਮਾ ਮਲਟੀਪਲ ਲਿੰਫ ਨੋਡਸ ਵਿੱਚ ਹੁੰਦਾ ਹੈ ਅਤੇ ਸਰੀਰ ਦੇ ਦੂਜੇ ਹਿੱਸਿਆਂ (ਜਿਵੇਂ ਕਿ ਹੱਡੀਆਂ, ਫੇਫੜੇ, ਜਿਗਰ) ਵਿੱਚ ਫੈਲ ਗਿਆ ਹੈ |
ਵਾਧੂ ਸਟੇਜਿੰਗ ਜਾਣਕਾਰੀ
ਤੁਹਾਡਾ ਡਾਕਟਰ ਇੱਕ ਅੱਖਰ ਦੀ ਵਰਤੋਂ ਕਰਕੇ ਤੁਹਾਡੇ ਪੜਾਅ ਬਾਰੇ ਵੀ ਗੱਲ ਕਰ ਸਕਦਾ ਹੈ, ਜਿਵੇਂ ਕਿ A, B, E, X ਜਾਂ S। ਇਹ ਅੱਖਰ ਤੁਹਾਡੇ ਲੱਛਣਾਂ ਬਾਰੇ ਹੋਰ ਜਾਣਕਾਰੀ ਦਿੰਦੇ ਹਨ ਜਾਂ ਤੁਹਾਡੇ ਸਰੀਰ ਨੂੰ ਲਿੰਫੋਮਾ ਦੁਆਰਾ ਕਿਵੇਂ ਪ੍ਰਭਾਵਿਤ ਕੀਤਾ ਜਾ ਰਿਹਾ ਹੈ। ਇਹ ਸਾਰੀ ਜਾਣਕਾਰੀ ਤੁਹਾਡੇ ਡਾਕਟਰ ਨੂੰ ਤੁਹਾਡੇ ਲਈ ਸਭ ਤੋਂ ਵਧੀਆ ਇਲਾਜ ਯੋਜਨਾ ਲੱਭਣ ਵਿੱਚ ਮਦਦ ਕਰਦੀ ਹੈ।
ਪੱਤਰ | ਭਾਵ | ਮਹੱਤਤਾ |
ਏ ਜਾਂ ਬੀ |
|
|
ਈ ਅਤੇ ਐਕਸ |
|
|
S |
|
(ਤੁਹਾਡੀ ਤਿੱਲੀ ਤੁਹਾਡੇ ਲਸੀਕਾ ਪ੍ਰਣਾਲੀ ਦਾ ਇੱਕ ਅੰਗ ਹੈ ਜੋ ਤੁਹਾਡੇ ਖੂਨ ਨੂੰ ਫਿਲਟਰ ਕਰਦਾ ਹੈ ਅਤੇ ਸਾਫ਼ ਕਰਦਾ ਹੈ, ਅਤੇ ਉਹ ਜਗ੍ਹਾ ਹੈ ਜਿੱਥੇ ਤੁਹਾਡੇ ਬੀ-ਸੈੱਲ ਆਰਾਮ ਕਰਦੇ ਹਨ ਅਤੇ ਐਂਟੀਬਾਡੀਜ਼ ਬਣਾਉਂਦੇ ਹਨ) |
ਸਟੇਜਿੰਗ ਲਈ ਟੈਸਟ
ਇਹ ਪਤਾ ਲਗਾਉਣ ਲਈ ਕਿ ਤੁਹਾਡੇ ਕੋਲ ਕਿਹੜੀ ਅਵਸਥਾ ਹੈ, ਤੁਹਾਨੂੰ ਹੇਠਾਂ ਦਿੱਤੇ ਕੁਝ ਸਟੇਜਿੰਗ ਟੈਸਟ ਕਰਵਾਉਣ ਲਈ ਕਿਹਾ ਜਾ ਸਕਦਾ ਹੈ:
ਕੰਪਿ Compਟਿਡ ਟੋਮੋਗ੍ਰਾਫੀ (ਸੀਟੀ) ਸਕੈਨ
ਇਹ ਸਕੈਨ ਤੁਹਾਡੀ ਛਾਤੀ, ਪੇਟ ਜਾਂ ਪੇਡੂ ਦੇ ਅੰਦਰਲੇ ਹਿੱਸੇ ਦੀਆਂ ਤਸਵੀਰਾਂ ਲੈਂਦੇ ਹਨ। ਉਹ ਵਿਸਤ੍ਰਿਤ ਤਸਵੀਰਾਂ ਪ੍ਰਦਾਨ ਕਰਦੇ ਹਨ ਜੋ ਇੱਕ ਮਿਆਰੀ ਐਕਸ-ਰੇ ਨਾਲੋਂ ਵਧੇਰੇ ਜਾਣਕਾਰੀ ਪ੍ਰਦਾਨ ਕਰਦੇ ਹਨ।
ਪੋਜ਼ੀਟ੍ਰੋਨ ਐਮੀਸ਼ਨ ਟੋਮੋਗ੍ਰਾਫੀ (ਪੀਈਟੀ) ਸਕੈਨ
ਇਹ ਇੱਕ ਸਕੈਨ ਹੈ ਜੋ ਤੁਹਾਡੇ ਪੂਰੇ ਸਰੀਰ ਦੇ ਅੰਦਰ ਦੀਆਂ ਤਸਵੀਰਾਂ ਲੈਂਦਾ ਹੈ। ਤੁਹਾਨੂੰ ਕੁਝ ਦਵਾਈ ਦਿੱਤੀ ਜਾਵੇਗੀ ਅਤੇ ਸੂਈ ਦਿੱਤੀ ਜਾਵੇਗੀ ਜੋ ਕੈਂਸਰ ਦੇ ਸੈੱਲਾਂ - ਜਿਵੇਂ ਕਿ ਲਿਮਫੋਮਾ ਸੈੱਲਾਂ ਨੂੰ ਸੋਖ ਲੈਂਦੇ ਹਨ। ਉਹ ਦਵਾਈ ਜੋ ਪੀਈਟੀ ਸਕੈਨ ਨੂੰ ਇਹ ਪਛਾਣ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦੀ ਹੈ ਕਿ ਲਿਮਫੋਮਾ ਕਿੱਥੇ ਹੈ ਅਤੇ ਲਿਮਫੋਮਾ ਸੈੱਲਾਂ ਵਾਲੇ ਖੇਤਰਾਂ ਨੂੰ ਉਜਾਗਰ ਕਰਕੇ ਆਕਾਰ ਅਤੇ ਆਕਾਰ। ਇਹਨਾਂ ਖੇਤਰਾਂ ਨੂੰ ਕਈ ਵਾਰ "ਗਰਮ" ਕਿਹਾ ਜਾਂਦਾ ਹੈ।
ਲੰਬਰ ਪੰਕਚਰ
ਇੱਕ ਲੰਬਰ ਪੰਕਚਰ ਇੱਕ ਪ੍ਰਕਿਰਿਆ ਹੈ ਜੋ ਇਹ ਜਾਂਚ ਕਰਨ ਲਈ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਕਿ ਕੀ ਤੁਹਾਡੇ ਵਿੱਚ ਕੋਈ ਲਿੰਫੋਮਾ ਹੈ ਕੇਂਦਰੀ ਦਿਮਾਗੀ ਪ੍ਰਣਾਲੀ (ਸੀ ਐਨ ਐਸ), ਜਿਸ ਵਿੱਚ ਤੁਹਾਡਾ ਦਿਮਾਗ, ਰੀੜ੍ਹ ਦੀ ਹੱਡੀ ਅਤੇ ਤੁਹਾਡੀਆਂ ਅੱਖਾਂ ਦੇ ਆਲੇ-ਦੁਆਲੇ ਦਾ ਖੇਤਰ ਸ਼ਾਮਲ ਹੁੰਦਾ ਹੈ। ਤੁਹਾਨੂੰ ਪ੍ਰਕਿਰਿਆ ਦੇ ਦੌਰਾਨ ਬਹੁਤ ਸ਼ਾਂਤ ਬੋਲਣ ਦੀ ਜ਼ਰੂਰਤ ਹੋਏਗੀ, ਇਸਲਈ ਬੱਚਿਆਂ ਅਤੇ ਬੱਚਿਆਂ ਨੂੰ ਪ੍ਰਕਿਰਿਆ ਪੂਰੀ ਹੋਣ ਤੱਕ ਉਹਨਾਂ ਨੂੰ ਥੋੜ੍ਹੇ ਸਮੇਂ ਲਈ ਸੌਣ ਲਈ ਇੱਕ ਆਮ ਬੇਹੋਸ਼ ਕਰਨ ਦੀ ਦਵਾਈ ਦਿੱਤੀ ਜਾ ਸਕਦੀ ਹੈ। ਬਹੁਤੇ ਬਾਲਗਾਂ ਨੂੰ ਖੇਤਰ ਨੂੰ ਸੁੰਨ ਕਰਨ ਦੀ ਪ੍ਰਕਿਰਿਆ ਲਈ ਸਿਰਫ਼ ਸਥਾਨਕ ਬੇਹੋਸ਼ ਕਰਨ ਦੀ ਲੋੜ ਹੋਵੇਗੀ।
ਤੁਹਾਡਾ ਡਾਕਟਰ ਤੁਹਾਡੀ ਪਿੱਠ ਵਿੱਚ ਸੂਈ ਪਾਵੇਗਾ, ਅਤੇ ਥੋੜਾ ਜਿਹਾ ਤਰਲ ਕੱਢੇਗਾ ਜਿਸਨੂੰ "ਦਿਮਾਗੀ ਰੀੜ੍ਹ ਦੀ ਹੱਡੀ" (CSF) ਤੁਹਾਡੀ ਰੀੜ੍ਹ ਦੀ ਹੱਡੀ ਦੇ ਆਲੇ ਦੁਆਲੇ ਤੋਂ. CSF ਇੱਕ ਤਰਲ ਪਦਾਰਥ ਹੈ ਜੋ ਤੁਹਾਡੇ CNS ਲਈ ਥੋੜਾ ਜਿਹਾ ਸਦਮਾ ਸੋਖਕ ਵਾਂਗ ਕੰਮ ਕਰਦਾ ਹੈ। ਇਹ ਤੁਹਾਡੇ ਦਿਮਾਗ ਅਤੇ ਰੀੜ੍ਹ ਦੀ ਹੱਡੀ ਦੀ ਰੱਖਿਆ ਕਰਨ ਲਈ ਵੱਖ-ਵੱਖ ਪ੍ਰੋਟੀਨ ਅਤੇ ਲਾਗ ਨਾਲ ਲੜਨ ਵਾਲੇ ਇਮਿਊਨ ਸੈੱਲਾਂ ਜਿਵੇਂ ਕਿ ਲਿਮਫੋਸਾਈਟਸ ਵੀ ਰੱਖਦਾ ਹੈ। CSF ਉਹਨਾਂ ਖੇਤਰਾਂ ਵਿੱਚ ਸੋਜ ਨੂੰ ਰੋਕਣ ਲਈ ਤੁਹਾਡੇ ਦਿਮਾਗ ਵਿੱਚ ਜਾਂ ਤੁਹਾਡੀ ਰੀੜ੍ਹ ਦੀ ਹੱਡੀ ਦੇ ਆਲੇ ਦੁਆਲੇ ਕਿਸੇ ਵੀ ਵਾਧੂ ਤਰਲ ਨੂੰ ਕੱਢਣ ਵਿੱਚ ਵੀ ਮਦਦ ਕਰ ਸਕਦਾ ਹੈ।
CSF ਨਮੂਨਾ ਫਿਰ ਪੈਥੋਲੋਜੀ ਲਈ ਭੇਜਿਆ ਜਾਵੇਗਾ ਅਤੇ ਲਿਮਫੋਮਾ ਦੇ ਕਿਸੇ ਵੀ ਲੱਛਣ ਲਈ ਜਾਂਚ ਕੀਤੀ ਜਾਵੇਗੀ।
ਬੋਨ ਮੈਰੇਜ ਬਾਇਓਪਸੀ
- ਬੋਨ ਮੈਰੋ ਐਸਪੀਰੇਟ (BMA): ਇਹ ਟੈਸਟ ਬੋਨ ਮੈਰੋ ਸਪੇਸ ਵਿੱਚ ਪਾਏ ਜਾਣ ਵਾਲੇ ਤਰਲ ਦੀ ਇੱਕ ਛੋਟੀ ਜਿਹੀ ਮਾਤਰਾ ਲੈਂਦਾ ਹੈ।
- ਬੋਨ ਮੈਰੋ ਐਸਪੀਰੇਟ ਟਰੇਫਾਈਨ (BMAT): ਇਹ ਟੈਸਟ ਬੋਨ ਮੈਰੋ ਟਿਸ਼ੂ ਦਾ ਇੱਕ ਛੋਟਾ ਜਿਹਾ ਨਮੂਨਾ ਲੈਂਦਾ ਹੈ।

ਫਿਰ ਨਮੂਨੇ ਪੈਥੋਲੋਜੀ ਲਈ ਭੇਜੇ ਜਾਂਦੇ ਹਨ ਜਿੱਥੇ ਉਨ੍ਹਾਂ ਦੀ ਲਿਮਫੋਮਾ ਦੇ ਲੱਛਣਾਂ ਲਈ ਜਾਂਚ ਕੀਤੀ ਜਾਂਦੀ ਹੈ।
ਬੋਨ ਮੈਰੋ ਬਾਇਓਪਸੀ ਦੀ ਪ੍ਰਕਿਰਿਆ ਇਸ ਗੱਲ 'ਤੇ ਨਿਰਭਰ ਕਰਦੀ ਹੈ ਕਿ ਤੁਸੀਂ ਆਪਣਾ ਇਲਾਜ ਕਿੱਥੇ ਕਰਵਾ ਰਹੇ ਹੋ, ਪਰ ਆਮ ਤੌਰ 'ਤੇ ਖੇਤਰ ਨੂੰ ਸੁੰਨ ਕਰਨ ਲਈ ਸਥਾਨਕ ਬੇਹੋਸ਼ ਕਰਨ ਵਾਲੀ ਦਵਾਈ ਸ਼ਾਮਲ ਹੋਵੇਗੀ।
ਕੁਝ ਹਸਪਤਾਲਾਂ ਵਿੱਚ, ਤੁਹਾਨੂੰ ਹਲਕੀ ਸ਼ਾਂਤ ਦਵਾਈ ਦਿੱਤੀ ਜਾ ਸਕਦੀ ਹੈ ਜੋ ਤੁਹਾਨੂੰ ਆਰਾਮ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦੀ ਹੈ ਅਤੇ ਤੁਹਾਨੂੰ ਪ੍ਰਕਿਰਿਆ ਨੂੰ ਯਾਦ ਰੱਖਣ ਤੋਂ ਰੋਕ ਸਕਦੀ ਹੈ। ਹਾਲਾਂਕਿ ਬਹੁਤ ਸਾਰੇ ਲੋਕਾਂ ਨੂੰ ਇਸਦੀ ਲੋੜ ਨਹੀਂ ਹੈ ਅਤੇ ਇਸਦੀ ਬਜਾਏ ਚੂਸਣ ਲਈ "ਹਰੀ ਸੀਟੀ" ਹੋ ਸਕਦੀ ਹੈ। ਇਸ ਹਰੇ ਸੀਟੀ ਵਿੱਚ ਦਰਦ ਨੂੰ ਮਾਰਨ ਵਾਲੀ ਦਵਾਈ ਹੁੰਦੀ ਹੈ (ਜਿਸ ਨੂੰ ਪੈਨਥਰੋਕਸ ਜਾਂ ਮੈਥੋਕਸੀਫਲੂਰੇਨ ਕਿਹਾ ਜਾਂਦਾ ਹੈ), ਜਿਸਨੂੰ ਤੁਸੀਂ ਪੂਰੀ ਪ੍ਰਕਿਰਿਆ ਦੌਰਾਨ ਲੋੜ ਅਨੁਸਾਰ ਵਰਤਦੇ ਹੋ।
ਯਕੀਨੀ ਬਣਾਓ ਕਿ ਤੁਸੀਂ ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਪੁੱਛੋ ਕਿ ਪ੍ਰਕਿਰਿਆ ਦੌਰਾਨ ਤੁਹਾਨੂੰ ਵਧੇਰੇ ਆਰਾਮਦਾਇਕ ਬਣਾਉਣ ਲਈ ਕੀ ਉਪਲਬਧ ਹੈ, ਅਤੇ ਉਹਨਾਂ ਨਾਲ ਇਸ ਬਾਰੇ ਗੱਲ ਕਰੋ ਕਿ ਤੁਸੀਂ ਕੀ ਸੋਚਦੇ ਹੋ ਕਿ ਤੁਹਾਡੇ ਲਈ ਸਭ ਤੋਂ ਵਧੀਆ ਵਿਕਲਪ ਹੋਵੇਗਾ।
ਬੋਨ ਮੈਰੋ ਬਾਇਓਪਸੀਜ਼ ਬਾਰੇ ਵਧੇਰੇ ਜਾਣਕਾਰੀ ਇੱਥੇ ਸਾਡੇ ਵੈਬਪੇਜ 'ਤੇ ਮਿਲ ਸਕਦੀ ਹੈ।
ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਸਭ ਤੋਂ ਵੱਧ ਹਮਲਾਵਰ ਲਿੰਫੋਮਾ ਉਪ-ਕਿਸਮ ਅਤੇ ਸਭ ਤੋਂ ਵੱਧ ਹਮਲਾਵਰ ਕੈਂਸਰ ਹੈ। ਇਸ ਲਈ, ਇਸ ਨੂੰ ਹਮੇਸ਼ਾ ਉੱਚ ਦਰਜੇ ਦਾ ਲਿੰਫੋਮਾ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ।
ਗ੍ਰੇਡ ਦਰਸਾਉਂਦਾ ਹੈ ਕਿ ਸੈੱਲ ਕਿੰਨੀ ਤੇਜ਼ੀ ਨਾਲ ਗੁਣਾ ਕਰ ਰਹੇ ਹਨ, ਉਹ ਕਿਹੋ ਜਿਹੇ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ ਅਤੇ ਉਹ ਕਿਵੇਂ ਵਿਵਹਾਰ ਕਰਦੇ ਹਨ।
ਉੱਚ ਦਰਜੇ ਦੇ ਲਿਮਫੋਮਾ ਸੈੱਲ ਬਹੁਤ ਤੇਜ਼ੀ ਨਾਲ ਗੁਣਾ ਕਰਦੇ ਹਨ, ਤੁਹਾਡੇ ਆਮ ਬੀ-ਸੈੱਲ ਲਿਮਫੋਸਾਈਟਸ ਤੋਂ ਬਹੁਤ ਵੱਖਰੇ ਦਿਖਾਈ ਦਿੰਦੇ ਹਨ ਅਤੇ ਲਿਮਫੋਸਾਈਟਸ ਦੇ ਕੰਮ ਕਰਨ ਦੇ ਤਰੀਕੇ ਨਾਲ ਕੰਮ ਕਰਨ ਵਿੱਚ ਅਸਮਰੱਥ ਹੁੰਦੇ ਹਨ।
ਘੱਟ ਜੋਖਮ ਅਤੇ ਉੱਚ ਜੋਖਮ ਬਰਕਿਟ ਲਿਮਫੋਮਾ
ਤੁਹਾਡਾ ਡਾਕਟਰ ਤੁਹਾਡੇ ਬੁਰਕਿਟ ਨੂੰ ਉੱਚ ਜੋਖਮ ਜਾਂ ਘੱਟ ਜੋਖਮ ਵਜੋਂ ਵੀ ਕਹਿ ਸਕਦਾ ਹੈ। ਇਹ ਵਾਧੂ ਜਾਣਕਾਰੀ ਹੈ ਜੋ ਉਹ ਤੁਹਾਡੇ ਲਈ ਸਭ ਤੋਂ ਵਧੀਆ ਇਲਾਜ ਨਿਰਧਾਰਤ ਕਰਨ ਲਈ ਵਰਤਦੇ ਹਨ। ਤੁਹਾਡੇ ਖਤਰੇ ਨੂੰ ਨਿਮਨਲਿਖਤ ਦੇ ਆਧਾਰ 'ਤੇ ਨਿਰਧਾਰਤ ਕੀਤਾ ਜਾਵੇਗਾ:
- ਕੀ ਤੁਹਾਨੂੰ ਤੁਹਾਡੀ ਕੇਂਦਰੀ ਨਸ ਪ੍ਰਣਾਲੀ (CNS) ਵਿੱਚ ਲਿੰਫੋਮਾ ਹੈ।
- ਜੇਕਰ ਤੁਹਾਡੇ ਖੂਨ ਦੇ ਟੈਸਟਾਂ ਵਿੱਚ ਉੱਚ ਲੈਕਟੇਟ ਡੀਹਾਈਡ੍ਰੋਜਨੇਜ (LDH) ਦਿਖਾਈ ਦਿੰਦਾ ਹੈ।
- ਜੇਕਰ ਤੁਹਾਡੇ ਕੋਲ ਕੋਈ ਜੈਨੇਟਿਕ ਪੁਨਰਗਠਨ ਜਾਂ ਬਦਲਾਅ ਹਨ।
ਸਾਈਟੋਜੇਨੈਟਿਕ ਟੈਸਟਿੰਗ
ਸਾਇਟੋਜੈਨੇਟਿਕ ਟੈਸਟ ਤੁਹਾਡੇ ਰੋਗ ਵਿੱਚ ਸ਼ਾਮਲ ਹੋ ਸਕਦੇ ਹਨ, ਜੈਨੇਟਿਕ ਵਿਭਿੰਨਤਾਵਾਂ ਦੀ ਜਾਂਚ ਕਰਨ ਲਈ ਕੀਤੇ ਜਾਂਦੇ ਹਨ। ਇਹਨਾਂ ਬਾਰੇ ਹੋਰ ਜਾਣਕਾਰੀ ਲਈ ਕਿਰਪਾ ਕਰਕੇ ਇਸ ਪੰਨੇ 'ਤੇ ਹੋਰ ਹੇਠਾਂ ਆਪਣੇ ਲਿਮਫੋਮਾ ਜੈਨੇਟਿਕਸ ਨੂੰ ਸਮਝਣ ਲਈ ਸਾਡਾ ਸੈਕਸ਼ਨ ਦੇਖੋ। ਕਿਸੇ ਵੀ ਜੈਨੇਟਿਕ ਪਰਿਵਰਤਨ ਦੀ ਜਾਂਚ ਕਰਨ ਲਈ ਵਰਤੇ ਜਾਣ ਵਾਲੇ ਟੈਸਟਾਂ ਨੂੰ ਸਾਇਟੋਜੈਨੇਟਿਕ ਟੈਸਟ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਇਹ ਟੈਸਟ ਇਹ ਦੇਖਣ ਲਈ ਦੇਖਦੇ ਹਨ ਕਿ ਕੀ ਤੁਹਾਡੇ ਕ੍ਰੋਮੋਸੋਮਸ ਅਤੇ ਜੀਨਾਂ ਵਿੱਚ ਕੋਈ ਤਬਦੀਲੀ ਹੋਈ ਹੈ।
ਸਾਡੇ ਕੋਲ ਆਮ ਤੌਰ 'ਤੇ ਕ੍ਰੋਮੋਸੋਮ ਦੇ 23 ਜੋੜੇ ਹੁੰਦੇ ਹਨ, ਅਤੇ ਉਹਨਾਂ ਨੂੰ ਉਹਨਾਂ ਦੇ ਆਕਾਰ ਅਨੁਸਾਰ ਗਿਣਿਆ ਜਾਂਦਾ ਹੈ। ਜਦੋਂ ਤੁਹਾਨੂੰ ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਤੁਹਾਡੇ ਕ੍ਰੋਮੋਸੋਮ ਥੋੜੇ ਵੱਖਰੇ ਦਿਖਾਈ ਦੇ ਸਕਦੇ ਹਨ।
ਜੀਨ ਅਤੇ ਕ੍ਰੋਮੋਸੋਮ ਕੀ ਹਨ
ਸਾਡੇ ਸਰੀਰ ਨੂੰ ਬਣਾਉਣ ਵਾਲੇ ਹਰੇਕ ਸੈੱਲ ਦਾ ਇੱਕ ਨਿਊਕਲੀਅਸ ਹੁੰਦਾ ਹੈ, ਅਤੇ ਨਿਊਕਲੀਅਸ ਦੇ ਅੰਦਰ ਕ੍ਰੋਮੋਸੋਮ ਦੇ 23 ਜੋੜੇ ਹੁੰਦੇ ਹਨ। ਹਰੇਕ ਕ੍ਰੋਮੋਸੋਮ ਡੀਐਨਏ (ਡੀਓਕਸੀਰੀਬੋਨਿਊਕਲਿਕ ਐਸਿਡ) ਦੇ ਲੰਬੇ ਤਾਰਾਂ ਤੋਂ ਬਣਿਆ ਹੁੰਦਾ ਹੈ ਜਿਸ ਵਿੱਚ ਸਾਡੇ ਜੀਨ ਹੁੰਦੇ ਹਨ। ਸਾਡੇ ਜੀਨ ਸਾਡੇ ਸਰੀਰ ਦੇ ਸਾਰੇ ਸੈੱਲਾਂ ਅਤੇ ਪ੍ਰੋਟੀਨ ਨੂੰ ਬਣਾਉਣ ਲਈ ਲੋੜੀਂਦਾ ਕੋਡ ਪ੍ਰਦਾਨ ਕਰਦੇ ਹਨ, ਅਤੇ ਉਹਨਾਂ ਨੂੰ ਇਹ ਦੱਸਦੇ ਹਨ ਕਿ ਕਿਵੇਂ ਦੇਖਣਾ ਜਾਂ ਕੰਮ ਕਰਨਾ ਹੈ।
ਜੇਕਰ ਇਹਨਾਂ ਕ੍ਰੋਮੋਸੋਮਸ ਜਾਂ ਜੀਨਾਂ ਵਿੱਚ ਕੋਈ ਬਦਲਾਅ (ਪਰਿਵਰਤਨ) ਹੁੰਦਾ ਹੈ, ਤਾਂ ਤੁਹਾਡੇ ਪ੍ਰੋਟੀਨ ਅਤੇ ਸੈੱਲ ਸਹੀ ਢੰਗ ਨਾਲ ਕੰਮ ਨਹੀਂ ਕਰਨਗੇ।
ਸੈੱਲਾਂ ਦੇ ਅੰਦਰ ਜੈਨੇਟਿਕ ਤਬਦੀਲੀਆਂ (ਜਿਸਨੂੰ ਪਰਿਵਰਤਨ ਜਾਂ ਪਰਿਵਰਤਨ ਕਹਿੰਦੇ ਹਨ) ਦੇ ਕਾਰਨ ਲਿਮਫੋਸਾਈਟਸ ਲਿਮਫੋਮਾ ਸੈੱਲ ਬਣ ਸਕਦੇ ਹਨ। ਤੁਹਾਡੀ ਲਿਮਫੋਮਾ ਬਾਇਓਪਸੀ ਨੂੰ ਇੱਕ ਮਾਹਰ ਪੈਥੋਲੋਜਿਸਟ ਦੁਆਰਾ ਦੇਖਿਆ ਜਾ ਸਕਦਾ ਹੈ ਕਿ ਕੀ ਤੁਹਾਡੇ ਕੋਲ ਕੋਈ ਜੀਨ ਪਰਿਵਰਤਨ ਹੈ।
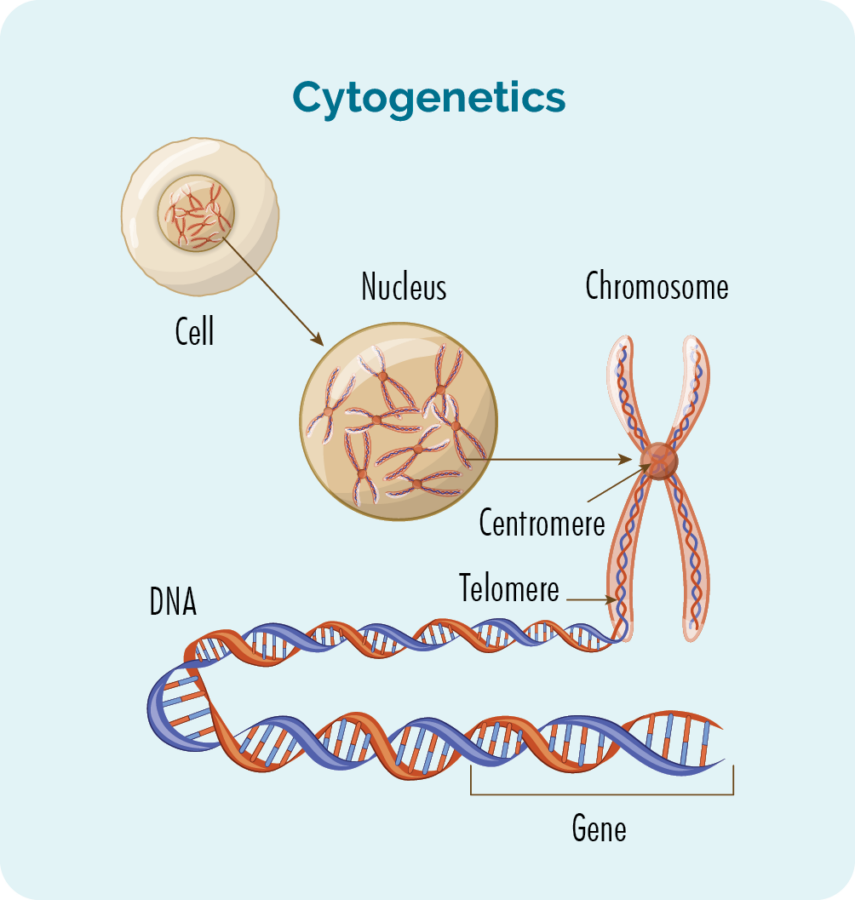
ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਵਿੱਚ ਟ੍ਰਾਂਸਲੇਸ਼ਨ
ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਵਿੱਚ ਤੁਹਾਡੇ ਜੀਨਾਂ ਵਿੱਚ ਪਰਿਵਰਤਨ ਹੋਵੇਗਾ ਜਿਸਨੂੰ ਟ੍ਰਾਂਸਲੋਕੇਸ਼ਨ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਇਹ ਉਦੋਂ ਵਾਪਰਦਾ ਹੈ ਜਦੋਂ ਦੋ ਕ੍ਰੋਮੋਸੋਮਸ ਦਾ ਇੱਕ ਛੋਟਾ ਜਿਹਾ ਹਿੱਸਾ ਸਥਾਨਾਂ ਦੀ ਅਦਲਾ-ਬਦਲੀ ਕਰਦਾ ਹੈ। ਬਰਕਿਟ ਲਿਮਫੋਮਾ ਨੂੰ ਹਮੇਸ਼ਾ ਪ੍ਰਭਾਵਿਤ ਕਰਨ ਵਾਲਾ ਜੀਨ 8ਵੇਂ ਕ੍ਰੋਮੋਸੋਮ 'ਤੇ MYC ਜੀਨ ਸ਼ਾਮਲ ਕਰਦਾ ਹੈ ਅਤੇ 14ਵੇਂ ਕ੍ਰੋਮੋਸੋਮ 'ਤੇ ਜੀਨ ਨਾਲ ਟ੍ਰਾਂਸਲੋਕੇਸ਼ਨ ਹੁੰਦਾ ਹੈ। ਤੁਸੀਂ ਇਸਨੂੰ t(8:14) ਦੇ ਰੂਪ ਵਿੱਚ ਲਿਖਿਆ ਦੇਖੋਗੇ।
ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਲਈ ਇਲਾਜ
ਇੱਕ ਵਾਰ ਬਾਇਓਪਸੀ, ਸਾਈਟੋਜੈਨੇਟਿਕ ਟੈਸਟਿੰਗ ਅਤੇ ਸਟੇਜਿੰਗ ਸਕੈਨ ਤੋਂ ਤੁਹਾਡੇ ਸਾਰੇ ਨਤੀਜੇ ਪੂਰੇ ਹੋ ਜਾਣ ਤੋਂ ਬਾਅਦ, ਡਾਕਟਰ ਤੁਹਾਡੇ ਲਈ ਸਭ ਤੋਂ ਵਧੀਆ ਸੰਭਵ ਇਲਾਜ ਦਾ ਫੈਸਲਾ ਕਰਨ ਲਈ ਇਹਨਾਂ ਦੀ ਸਮੀਖਿਆ ਕਰੇਗਾ। ਕੁਝ ਕੈਂਸਰ ਕੇਂਦਰਾਂ 'ਤੇ, ਡਾਕਟਰ ਸਭ ਤੋਂ ਵਧੀਆ ਇਲਾਜ ਵਿਕਲਪ ਬਾਰੇ ਚਰਚਾ ਕਰਨ ਲਈ ਮਾਹਿਰਾਂ ਦੀ ਟੀਮ ਨਾਲ ਵੀ ਮੁਲਾਕਾਤ ਕਰੇਗਾ। ਇਸ ਨੂੰ ਏ ਬਹੁ-ਅਨੁਸ਼ਾਸਨੀ ਟੀਮ (MDT) ਮੀਟਿੰਗ
ਤੁਹਾਡਾ ਡਾਕਟਰ ਤੁਹਾਡੇ ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਬਾਰੇ ਬਹੁਤ ਸਾਰੇ ਕਾਰਕਾਂ 'ਤੇ ਵਿਚਾਰ ਕਰੇਗਾ, ਪਰ ਤੁਹਾਨੂੰ ਜਾਂਚ ਤੋਂ ਬਾਅਦ ਜਲਦੀ ਹੀ ਕੀਮੋ-ਇਮਿਊਨੋਥੈਰੇਪੀ ਨਾਲ ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਨ ਦੀ ਜ਼ਰੂਰਤ ਹੋਏਗੀ। ਇਲਾਜ ਤੋਂ ਬਿਨਾਂ ਬਰਕਿਟ ਲਿਮਫੋਮਾ ਘਾਤਕ ਹੈ, ਹਾਲਾਂਕਿ ਇਲਾਜ ਨਾਲ ਠੀਕ ਹੋਣ ਦੀ ਬਹੁਤ ਵਧੀਆ ਸੰਭਾਵਨਾ ਹੈ।
ਕੀਮੋ-ਇਮਿਊਨੋਥੈਰੇਪੀ ਦਾ ਮਤਲਬ ਹੈ ਦਵਾਈਆਂ ਜਿਸ ਨੂੰ ਕੀਮੋਥੈਰੇਪੀ ਅਤੇ ਮੋਨੋਕਲੋਨਲ ਐਂਟੀਬਾਡੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਮੋਨੋਕਲੋਨਲ ਐਂਟੀਬਾਡੀਜ਼ ਨੂੰ ਅਕਸਰ ਇਮਿਊਨੋਥੈਰੇਪੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ ਕਿਉਂਕਿ ਇਹ ਤੁਹਾਡੀ ਇਮਿਊਨ ਸਿਸਟਮ ਨੂੰ ਕੈਂਸਰ ਨਾਲ ਲੜਨ ਵਿੱਚ ਮਦਦ ਕਰਦੇ ਹਨ। ਕੀਮੋਥੈਰੇਪੀ ਤੇਜ਼ੀ ਨਾਲ ਵਧ ਰਹੇ ਸੈੱਲਾਂ 'ਤੇ ਸਿੱਧਾ ਹਮਲਾ ਕਰਕੇ ਕੰਮ ਕਰਦੀ ਹੈ।
ਤੁਹਾਡੇ ਇਲਾਜ ਦੀ ਯੋਜਨਾ ਬਣਾਉਣ ਵੇਲੇ ਤੁਹਾਡਾ ਡਾਕਟਰ ਹੋਰ ਗੱਲਾਂ 'ਤੇ ਵਿਚਾਰ ਕਰੇਗਾ, ਜਿਸ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਲਿਮਫੋਮਾ ਦਾ ਵਿਅਕਤੀਗਤ ਪੜਾਅ, ਜੈਨੇਟਿਕ ਬਦਲਾਅ ਅਤੇ ਲੱਛਣ
- ਉਮਰ, ਪਿਛਲਾ ਡਾਕਟਰੀ ਇਤਿਹਾਸ ਅਤੇ ਆਮ ਸਿਹਤ
- ਮੌਜੂਦਾ ਸਰੀਰਕ ਅਤੇ ਮਾਨਸਿਕ ਤੰਦਰੁਸਤੀ ਅਤੇ ਮਰੀਜ਼ ਦੀਆਂ ਤਰਜੀਹਾਂ
- ਕੋਈ ਵੀ ਲੱਛਣ ਜੋ ਤੁਸੀਂ ਪ੍ਰਾਪਤ ਕਰ ਰਹੇ ਹੋ।
ਹੋਰ ਟੈਸਟ
ਇਹ ਯਕੀਨੀ ਬਣਾਉਣ ਲਈ ਕਿ ਤੁਹਾਡਾ ਦਿਲ, ਫੇਫੜੇ ਅਤੇ ਗੁਰਦੇ ਇਲਾਜ ਨਾਲ ਸਿੱਝਣ ਦੇ ਯੋਗ ਹਨ, ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਨ ਤੋਂ ਪਹਿਲਾਂ ਹੋਰ ਟੈਸਟਾਂ ਦਾ ਆਦੇਸ਼ ਦਿੱਤਾ ਜਾ ਸਕਦਾ ਹੈ। ਇਹਨਾਂ ਵਿੱਚ ਇੱਕ ਈਸੀਜੀ (ਇਲੈਕਟਰੋਕਾਰਡੀਓਗਰਾਮ), ਫੇਫੜਿਆਂ ਦੇ ਫੰਕਸ਼ਨ ਟੈਸਟ ਜਾਂ 24-ਘੰਟੇ ਪਿਸ਼ਾਬ ਇਕੱਠਾ ਕਰਨਾ ਸ਼ਾਮਲ ਹੋ ਸਕਦਾ ਹੈ।
ਤੁਹਾਡਾ ਡਾਕਟਰ ਜਾਂ ਕੈਂਸਰ ਨਰਸ ਤੁਹਾਡੀ ਇਲਾਜ ਯੋਜਨਾ ਅਤੇ ਤੁਹਾਡੇ ਲਈ ਸੰਭਾਵੀ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਬਾਰੇ ਦੱਸ ਸਕਦੇ ਹਨ, ਅਤੇ ਤੁਹਾਡੇ ਕਿਸੇ ਵੀ ਸਵਾਲ ਦਾ ਜਵਾਬ ਦੇਣ ਲਈ ਉੱਥੇ ਹਨ। ਇਹ ਮਹੱਤਵਪੂਰਨ ਹੈ ਕਿ ਤੁਸੀਂ ਆਪਣੇ ਡਾਕਟਰ ਅਤੇ/ਜਾਂ ਕੈਂਸਰ ਨਰਸ ਨੂੰ ਉਸ ਕਿਸੇ ਵੀ ਚੀਜ਼ ਬਾਰੇ ਸਵਾਲ ਪੁੱਛੋ ਜੋ ਤੁਸੀਂ ਨਹੀਂ ਸਮਝਦੇ।
ਤੁਸੀਂ ਆਪਣੇ ਸਵਾਲਾਂ ਦੇ ਨਾਲ ਲਿਮਫੋਮਾ ਆਸਟ੍ਰੇਲੀਆ ਨਰਸ ਹੈਲਪਲਾਈਨ ਨੂੰ ਫ਼ੋਨ ਜਾਂ ਈਮੇਲ ਵੀ ਕਰ ਸਕਦੇ ਹੋ ਅਤੇ ਅਸੀਂ ਸਹੀ ਜਾਣਕਾਰੀ ਪ੍ਰਾਪਤ ਕਰਨ ਵਿੱਚ ਤੁਹਾਡੀ ਮਦਦ ਕਰ ਸਕਦੇ ਹਾਂ।
ਲਿਮਫੋਮਾ ਕੇਅਰ ਨਰਸ ਹੌਟਲਾਈਨ:
ਫੋਨ: 1800 953081
ਈਮੇਲ: nurse@lymphoma.org.au
ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਨ ਤੋਂ ਪਹਿਲਾਂ ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਪੁੱਛਣ ਲਈ ਸਵਾਲ
ਇਹ ਜਾਣਨਾ ਮੁਸ਼ਕਲ ਹੋ ਸਕਦਾ ਹੈ ਕਿ ਜਦੋਂ ਤੁਸੀਂ ਇਲਾਜ ਸ਼ੁਰੂ ਕਰ ਰਹੇ ਹੋ ਤਾਂ ਕਿਹੜੇ ਸਵਾਲ ਪੁੱਛਣੇ ਚਾਹੀਦੇ ਹਨ। ਜੇ ਤੁਸੀਂ ਨਹੀਂ ਜਾਣਦੇ, ਜੋ ਤੁਸੀਂ ਨਹੀਂ ਜਾਣਦੇ, ਤੁਸੀਂ ਕਿਵੇਂ ਜਾਣ ਸਕਦੇ ਹੋ ਕਿ ਕੀ ਪੁੱਛਣਾ ਹੈ?
ਸਹੀ ਜਾਣਕਾਰੀ ਹੋਣ ਨਾਲ ਤੁਹਾਨੂੰ ਵਧੇਰੇ ਆਤਮਵਿਸ਼ਵਾਸ ਮਹਿਸੂਸ ਕਰਨ ਅਤੇ ਇਹ ਜਾਣਨ ਵਿੱਚ ਮਦਦ ਮਿਲ ਸਕਦੀ ਹੈ ਕਿ ਕੀ ਉਮੀਦ ਕਰਨੀ ਹੈ। ਇਹ ਤੁਹਾਨੂੰ ਉਸ ਲਈ ਅੱਗੇ ਦੀ ਯੋਜਨਾ ਬਣਾਉਣ ਵਿੱਚ ਵੀ ਮਦਦ ਕਰ ਸਕਦਾ ਹੈ ਜਿਸਦੀ ਤੁਹਾਨੂੰ ਲੋੜ ਹੋ ਸਕਦੀ ਹੈ।
ਅਸੀਂ ਉਹਨਾਂ ਪ੍ਰਸ਼ਨਾਂ ਦੀ ਇੱਕ ਸੂਚੀ ਇਕੱਠੀ ਕਰਦੇ ਹਾਂ ਜੋ ਤੁਹਾਨੂੰ ਮਦਦਗਾਰ ਲੱਗ ਸਕਦੇ ਹਨ। ਬੇਸ਼ੱਕ, ਹਰ ਕਿਸੇ ਦੀ ਸਥਿਤੀ ਵਿਲੱਖਣ ਹੁੰਦੀ ਹੈ, ਇਸ ਲਈ ਇਹ ਸਵਾਲ ਹਰ ਚੀਜ਼ ਨੂੰ ਕਵਰ ਨਹੀਂ ਕਰਦੇ, ਪਰ ਇਹ ਇੱਕ ਚੰਗੀ ਸ਼ੁਰੂਆਤ ਦਿੰਦੇ ਹਨ।
ਆਪਣੇ ਡਾਕਟਰ ਲਈ ਪ੍ਰਸ਼ਨਾਂ ਦੀ ਇੱਕ ਛਪਣਯੋਗ PDF ਡਾਊਨਲੋਡ ਕਰਨ ਲਈ ਹੇਠਾਂ ਦਿੱਤੇ ਲਿੰਕ 'ਤੇ ਕਲਿੱਕ ਕਰੋ।
ਜਣਨ-ਸ਼ਕਤੀ
ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਦਾ ਇਲਾਜ ਤੁਹਾਡੀ ਜਣਨ ਸ਼ਕਤੀ (ਬੱਚੇ ਪੈਦਾ ਕਰਨ ਦੀ ਯੋਗਤਾ) ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰ ਸਕਦਾ ਹੈ। ਇਹ ਬਾਲਗਾਂ ਅਤੇ ਬੱਚਿਆਂ, ਮਰਦਾਂ ਅਤੇ ਔਰਤਾਂ ਦੋਵਾਂ ਲਈ ਹੋ ਸਕਦਾ ਹੈ। ਜੇ ਤੁਸੀਂ (ਜਾਂ ਤੁਹਾਡਾ ਬੱਚਾ) ਬਾਅਦ ਵਿੱਚ ਬੱਚੇ ਚਾਹੁੰਦੇ ਹੋ, ਤਾਂ ਆਪਣੇ ਡਾਕਟਰ ਨਾਲ ਗੱਲ ਕਰੋ ਕਿ ਕੀ ਤੁਹਾਡੀ ਉਪਜਾਊ ਸ਼ਕਤੀ ਨੂੰ ਬਾਅਦ ਵਿੱਚ ਸੁਰੱਖਿਅਤ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ।
ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਵਾਲੇ ਬਾਲਗਾਂ ਲਈ ਆਮ ਇਲਾਜ ਪ੍ਰੋਟੋਕੋਲ
ਤੁਹਾਡਾ ਇਲਾਜ ਆਮ ਤੌਰ 'ਤੇ ਤੁਹਾਡੇ ਲਿੰਫੋਮਾ ਦੇ ਵਿਰੁੱਧ ਬਹੁਤ ਵਧੀਆ ਕੰਮ ਕਰਦਾ ਹੈ, ਪਰ ਇਹ ਤੁਹਾਡੇ ਚੰਗੇ ਸੈੱਲਾਂ ਨੂੰ ਵੀ ਪ੍ਰਭਾਵਿਤ ਕਰ ਸਕਦਾ ਹੈ। ਇਸ ਲਈ ਤੁਹਾਨੂੰ ਆਪਣੇ ਚੰਗੇ ਸੈੱਲਾਂ ਨੂੰ ਠੀਕ ਕਰਨ ਲਈ ਸਮਾਂ ਚਾਹੀਦਾ ਹੈ। ਸਿਹਤਮੰਦ ਸੈੱਲ ਲਿਮਫੋਮਾ ਸੈੱਲਾਂ ਨਾਲੋਂ ਬਹੁਤ ਤੇਜ਼ੀ ਨਾਲ ਰੀਵੋਕਰ ਹੁੰਦੇ ਹਨ ਕਿਉਂਕਿ ਉਹ ਬਹੁਤ ਜ਼ਿਆਦਾ ਸੰਗਠਿਤ ਹੁੰਦੇ ਹਨ।
ਤੁਹਾਨੂੰ ਪੇਸ਼ ਕੀਤੇ ਜਾਣ ਵਾਲੇ ਆਮ ਇਲਾਜ ਪ੍ਰੋਟੋਕੋਲ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
DA-R-EPOCH (ਖੁਰਾਕ ਐਡਜਸਟਡ ਰਿਟੂਕਸੀਮਾਬ, ਈਟੋਪੋਸਾਈਡ, ਪ੍ਰਡਨੀਸੋਲੋਨ, ਵਿਨਕ੍ਰਿਸਟੀਨ, ਸਾਈਕਲੋਫੋਸਫਾਮਾਈਡ, ਡੌਕਸੋਰੁਬਿਸਿਨ)
ਆਰ-ਕੋਡੌਕਸ-ਐਮ (ਰਿਤੁਕਸੀਮਾਬ, ਸਾਈਕਲੋਫੋਸਫਾਮਾਈਡ, ਵਿਨਕ੍ਰਿਸਟੀਨ, ਡੌਕਸੋਰੁਬਿਸਿਨ, ਮੈਥੋਟਰੈਕਸੇਟ)
- R-CODOX-M ਨਾਲ ਬਦਲਿਆ ਜਾਂਦਾ ਹੈ ਆਰ-ਆਈਵੀਏਸੀ (ਰਿਤੁਕਸੀਮਾਬ, ਆਈਫੋਸਫਾਮਾਈਡ, ਈਟੋਪੋਸਾਈਡ, ਸਾਇਟਾਰਾਬਾਈਨ)
GMALL 2002 (55 ਸਾਲ ਤੋਂ ਵੱਧ ਉਮਰ ਦੇ ਮਰੀਜ਼)
GMALL 2002 (55 ਸਾਲ ਤੋਂ ਘੱਟ ਉਮਰ ਦੇ ਮਰੀਜ਼)
ਹਾਈਪਰ CVAD ਭਾਗ ਏ
- ਹਾਈਪਰ CVAD ਭਾਗ A ਨਾਲ ਬਦਲਿਆ ਗਿਆ ਹੈ ਹਾਈਪਰ ਸੀਵੀਏਡੀ ਭਾਗ ਬੀ
ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਵਾਲੇ ਬੱਚਿਆਂ ਲਈ ਆਮ ਇਲਾਜ ਪ੍ਰੋਟੋਕੋਲ
- ਆਰ-ਸੀਓਪੀਏਡੀਐਮ: ਰਿਤੁਕਸੀਮਾਬ, ਸਾਈਕਲੋਫੋਸਫਾਮਾਈਡ, ਵਿਨਕ੍ਰਿਸਟੀਨ, ਮੈਥੋਟਰੈਕਸੇਟ, ਸਾਇਟਾਰਾਬਾਈਨ, ਪ੍ਰਡਨੀਸੋਲੋਨ, ਡੌਕਸੋਰੁਬਿਸਿਨ, ਈਟੋਪੋਸਾਈਡ।
- SFOP LMB 89: ਸਾਈਕਲੋਫੋਸਫਾਮਾਈਡ, ਵਿਨਕ੍ਰਿਸਟਾਈਨ, ਮੈਥੋਟਰੈਕਸੇਟ, ਡੌਕਸੋਰੁਬਿਸਿਨ), ਸਾਇਟਾਰਾਬਾਈਨ, ਈਟੋਪੋਸਾਈਡ
ਬਾਲ ਚਿਕਿਤਸਕ ਬੁਰਕਿਟ ਲਿੰਫੋਮਾ ਵਿੱਚ ਵਰਤੇ ਜਾਣ ਵਾਲੇ ਕੀਮੋਥੈਰੇਪੀ ਪ੍ਰੋਟੋਕੋਲ ਦੇ ਹੋਰ ਰੂਪਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਚੋਪ: cyclophosphamide, daunorubicin, vincristine ਅਤੇ prednisolone
- COPAD: ਸਾਈਕਲੋਫੋਸਫਾਮਾਈਡ, ਸਾਇਟਾਰਾਬਾਈਨ, ਡੌਕਸੋਰੁਬਿਸਿਨ, ਵਿਨਕ੍ਰਿਸਟੀਨ, ਈਟੋਪੋਸਾਈਡ, ਪ੍ਰਡਨੀਸੋਲੋਨ
- COPADM: ਸਾਈਕਲੋਫੋਸਫਾਮਾਈਡ, ਮੈਥੋਟਰੈਕਸੇਟ, ਸਾਇਟਾਰਾਬਾਈਨ, ਡੌਕਸੋਰੁਬਿਸਿਨ, ਵਿਨਕ੍ਰਿਸਟੀਨ, ਈਟੋਪੋਸਾਈਡ
ਰੀਲੈਪਸਡ ਜਾਂ ਰਿਫ੍ਰੈਕਟਰੀ ਬਰਕਿਟ ਲਿਮਫੋਮਾ
ਕੁਝ ਮਾਮਲਿਆਂ ਵਿੱਚ, ਹੋ ਸਕਦਾ ਹੈ ਕਿ ਤੁਹਾਡਾ ਲਿਮਫੋਮਾ ਤੁਹਾਡੇ ਇਲਾਜ ਦੀ ਪਹਿਲੀ ਲਾਈਨ ਦਾ ਜਵਾਬ ਨਾ ਦੇਵੇ। ਜਦੋਂ ਅਜਿਹਾ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਤੁਹਾਡੇ ਲਿੰਫੋਮਾ ਨੂੰ ਰਿਫ੍ਰੈਕਟਰੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ।
ਹੋਰ ਵਾਰ, ਤੁਹਾਨੂੰ ਤੁਹਾਡੇ ਇਲਾਜ ਤੋਂ ਚੰਗਾ ਜਵਾਬ ਮਿਲ ਸਕਦਾ ਹੈ, ਪਰ ਕੁਝ ਸਮੇਂ ਬਾਅਦ ਲਿੰਫੋਮਾ ਦੁਬਾਰਾ ਹੋ ਸਕਦਾ ਹੈ (ਵਾਪਸ ਆ ਸਕਦਾ ਹੈ)।
ਰਿਫ੍ਰੈਕਟਰੀ ਅਤੇ ਰੀਲੈਪਸਡ ਬਰਕਿਟ ਲਿਮਫੋਮਾ ਦੋਵਾਂ ਲਈ ਤੁਹਾਨੂੰ ਵਧੇਰੇ ਇਲਾਜ ਦੀ ਪੇਸ਼ਕਸ਼ ਕੀਤੀ ਜਾਵੇਗੀ।
ਦੂਜੀ ਜਾਂ ਤੀਜੀ ਲਾਈਨ ਦੇ ਇਲਾਜਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹੋ ਸਕਦੇ ਹਨ:
- ਹੋਰ ਇਮਿਊਨੋ-ਕੀਮੋਥੈਰੇਪੀ
- ਸਟੈਮ ਸੈੱਲ ਟਰਾਂਸਪਲਾਂਟ
- CAR ਟੀ-ਸੈੱਲ ਥੈਰੇਪੀ
ਇਲਾਜ ਅਤੇ ਵਿਚਾਰ ਕਰਨ ਵਾਲੀਆਂ ਚੀਜ਼ਾਂ ਬਾਰੇ ਵਧੇਰੇ ਜਾਣਕਾਰੀ ਲਈ ਸਾਡਾ ਇਲਾਜ ਪੰਨਾ ਦੇਖੋ।
ਕਲੀਨਿਕਲ ਅਜ਼ਮਾਇਸ਼
ਇਹ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਕਿ ਜਦੋਂ ਵੀ ਤੁਹਾਨੂੰ ਨਵੇਂ ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਨ ਦੀ ਲੋੜ ਹੋਵੇ ਤਾਂ ਤੁਸੀਂ ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਕਲੀਨਿਕਲ ਅਜ਼ਮਾਇਸ਼ਾਂ ਬਾਰੇ ਪੁੱਛੋ ਜਿਸ ਲਈ ਤੁਸੀਂ ਯੋਗ ਹੋ ਸਕਦੇ ਹੋ।
ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਦੇ ਇਲਾਜ ਨੂੰ ਬਿਹਤਰ ਬਣਾਉਣ ਲਈ ਨਵੀਆਂ ਦਵਾਈਆਂ, ਜਾਂ ਦਵਾਈਆਂ ਦੇ ਸੁਮੇਲ ਲੱਭਣ ਲਈ ਕਲੀਨਿਕਲ ਟਰਾਇਲ ਮਹੱਤਵਪੂਰਨ ਹਨ ਭਵਿੱਖ ਵਿੱਚ.
ਉਹ ਤੁਹਾਨੂੰ ਨਵੀਂ ਦਵਾਈ, ਦਵਾਈਆਂ ਦੇ ਸੁਮੇਲ ਜਾਂ ਹੋਰ ਇਲਾਜਾਂ ਨੂੰ ਅਜ਼ਮਾਉਣ ਦਾ ਮੌਕਾ ਵੀ ਦੇ ਸਕਦੇ ਹਨ ਜੋ ਤੁਸੀਂ ਅਜ਼ਮਾਇਸ਼ ਤੋਂ ਬਾਹਰ ਨਹੀਂ ਪ੍ਰਾਪਤ ਕਰ ਸਕੋਗੇ। ਜੇ ਤੁਸੀਂ ਕਲੀਨਿਕਲ ਟ੍ਰਾਇਲ ਵਿੱਚ ਹਿੱਸਾ ਲੈਣ ਵਿੱਚ ਦਿਲਚਸਪੀ ਰੱਖਦੇ ਹੋ, ਤਾਂ ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਪੁੱਛੋ ਕਿ ਤੁਸੀਂ ਕਿਹੜੇ ਕਲੀਨਿਕਲ ਅਜ਼ਮਾਇਸ਼ਾਂ ਲਈ ਯੋਗ ਹੋ।
ਇੱਥੇ ਬਹੁਤ ਸਾਰੇ ਇਲਾਜ ਅਤੇ ਨਵੇਂ ਇਲਾਜ ਸੰਜੋਗ ਹਨ ਜੋ ਵਰਤਮਾਨ ਵਿੱਚ ਨਵੇਂ ਨਿਦਾਨ ਅਤੇ ਮੁੜ-ਮੁੜ ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਲਈ ਦੁਨੀਆ ਭਰ ਵਿੱਚ ਕਲੀਨਿਕਲ ਅਜ਼ਮਾਇਸ਼ਾਂ ਵਿੱਚ ਟੈਸਟ ਕੀਤੇ ਜਾ ਰਹੇ ਹਨ।
ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਲਈ ਪੂਰਵ-ਅਨੁਮਾਨ - ਅਤੇ ਇਲਾਜ ਖਤਮ ਹੋਣ 'ਤੇ ਕੀ ਹੁੰਦਾ ਹੈ
ਪੂਰਵ-ਅਨੁਮਾਨ ਤੁਹਾਡੀ ਬਿਮਾਰੀ ਦੇ ਸੰਭਾਵਿਤ ਮਾਰਗ ਦਾ ਵਰਣਨ ਕਰਨ ਲਈ ਵਰਤਿਆ ਜਾਣ ਵਾਲਾ ਸ਼ਬਦ ਹੈ, ਇਹ ਇਲਾਜ ਲਈ ਕਿਵੇਂ ਪ੍ਰਤੀਕਿਰਿਆ ਕਰੇਗਾ ਅਤੇ ਤੁਸੀਂ ਇਲਾਜ ਦੌਰਾਨ ਅਤੇ ਬਾਅਦ ਵਿੱਚ ਕਿਵੇਂ ਕਰੋਗੇ।
ਬਹੁਤ ਸਾਰੇ ਕਾਰਕ ਹਨ ਜੋ ਤੁਹਾਡੇ ਪੂਰਵ-ਅਨੁਮਾਨ ਵਿੱਚ ਯੋਗਦਾਨ ਪਾਉਂਦੇ ਹਨ ਅਤੇ ਪੂਰਵ-ਅਨੁਮਾਨ ਬਾਰੇ ਇੱਕ ਸਮੁੱਚਾ ਬਿਆਨ ਦੇਣਾ ਸੰਭਵ ਨਹੀਂ ਹੈ। ਹਾਲਾਂਕਿ, ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਅਕਸਰ ਇਲਾਜ ਲਈ ਬਹੁਤ ਵਧੀਆ ਜਵਾਬ ਦਿੰਦਾ ਹੈ ਅਤੇ ਇਸ ਕੈਂਸਰ ਵਾਲੇ ਬਹੁਤ ਸਾਰੇ ਮਰੀਜ਼ ਠੀਕ ਹੋ ਸਕਦੇ ਹਨ - ਮਤਲਬ ਕਿ ਇਲਾਜ ਤੋਂ ਬਾਅਦ, ਤੁਹਾਡੇ ਸਰੀਰ ਵਿੱਚ ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਦਾ ਕੋਈ ਨਿਸ਼ਾਨ ਨਹੀਂ ਹੈ। ਹਾਲਾਂਕਿ, ਲੋਕਾਂ ਦਾ ਇੱਕ ਛੋਟਾ ਸਮੂਹ ਹੈ ਜੋ ਸ਼ਾਇਦ ਇਲਾਜ ਲਈ ਜਵਾਬ ਨਾ ਦੇਵੇ।
ਕਾਰਕ ਜੋ ਪੂਰਵ-ਅਨੁਮਾਨ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰ ਸਕਦੇ ਹਨ
ਤੁਹਾਡੇ ਪੂਰਵ-ਅਨੁਮਾਨ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਨ ਵਾਲੇ ਕੁਝ ਕਾਰਕ ਸ਼ਾਮਲ ਹਨ:
- ਨਿਦਾਨ ਦੇ ਸਮੇਂ ਤੁਹਾਡੀ ਉਮਰ ਅਤੇ ਸਮੁੱਚੀ ਸਿਹਤ।
- ਤੁਸੀਂ ਇਲਾਜ ਲਈ ਕਿਵੇਂ ਪ੍ਰਤੀਕਿਰਿਆ ਕਰਦੇ ਹੋ।
- ਕੀ ਜੇ ਤੁਹਾਡੇ ਕੋਲ ਕੋਈ ਜੈਨੇਟਿਕ ਪਰਿਵਰਤਨ ਹੈ।
- ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਦੀ ਉਪ-ਕਿਸਮ ਤੁਹਾਡੇ ਕੋਲ ਹੈ।
ਜੇ ਤੁਸੀਂ ਆਪਣੇ ਖੁਦ ਦੇ ਪੂਰਵ-ਅਨੁਮਾਨ ਬਾਰੇ ਹੋਰ ਜਾਣਨਾ ਚਾਹੁੰਦੇ ਹੋ, ਤਾਂ ਕਿਰਪਾ ਕਰਕੇ ਆਪਣੇ ਮਾਹਰ ਹੈਮਾਟੋਲੋਜਿਸਟ ਜਾਂ ਓਨਕੋਲੋਜਿਸਟ ਨਾਲ ਗੱਲ ਕਰੋ। ਉਹ ਤੁਹਾਨੂੰ ਤੁਹਾਡੇ ਜੋਖਮ ਦੇ ਕਾਰਕਾਂ ਅਤੇ ਪੂਰਵ-ਅਨੁਮਾਨ ਦੀ ਵਿਆਖਿਆ ਕਰਨ ਦੇ ਯੋਗ ਹੋਣਗੇ।
ਸਰਵਾਈਵਰਸ਼ਿਪ - ਕੈਂਸਰ ਦੇ ਨਾਲ, ਅਤੇ ਬਾਅਦ ਵਿੱਚ ਰਹਿਣਾ
ਇੱਕ ਸਿਹਤਮੰਦ ਜੀਵਨਸ਼ੈਲੀ, ਜਾਂ ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਜੀਵਨਸ਼ੈਲੀ ਵਿੱਚ ਕੁਝ ਸਕਾਰਾਤਮਕ ਤਬਦੀਲੀਆਂ ਤੁਹਾਡੀ ਰਿਕਵਰੀ ਵਿੱਚ ਬਹੁਤ ਮਦਦਗਾਰ ਹੋ ਸਕਦੀਆਂ ਹਨ। ਬੁਰਕਿਟ ਦੇ ਬਾਅਦ ਚੰਗੀ ਤਰ੍ਹਾਂ ਰਹਿਣ ਵਿਚ ਤੁਹਾਡੀ ਮਦਦ ਕਰਨ ਲਈ ਤੁਸੀਂ ਬਹੁਤ ਸਾਰੀਆਂ ਚੀਜ਼ਾਂ ਕਰ ਸਕਦੇ ਹੋ.
ਬਹੁਤ ਸਾਰੇ ਲੋਕਾਂ ਨੂੰ ਪਤਾ ਲੱਗਦਾ ਹੈ ਕਿ ਕੈਂਸਰ ਦੀ ਜਾਂਚ, ਜਾਂ ਇਲਾਜ ਤੋਂ ਬਾਅਦ, ਜੀਵਨ ਵਿੱਚ ਉਹਨਾਂ ਦੇ ਟੀਚੇ ਅਤੇ ਤਰਜੀਹਾਂ ਬਦਲ ਜਾਂਦੀਆਂ ਹਨ। ਇਹ ਜਾਣਨਾ ਕਿ ਤੁਹਾਡਾ 'ਨਵਾਂ ਆਮ' ਕੀ ਹੈ, ਸਮਾਂ ਲੱਗ ਸਕਦਾ ਹੈ ਅਤੇ ਨਿਰਾਸ਼ਾਜਨਕ ਹੋ ਸਕਦਾ ਹੈ। ਤੁਹਾਡੇ ਪਰਿਵਾਰ ਅਤੇ ਦੋਸਤਾਂ ਦੀਆਂ ਉਮੀਦਾਂ ਤੁਹਾਡੇ ਤੋਂ ਵੱਖਰੀਆਂ ਹੋ ਸਕਦੀਆਂ ਹਨ। ਤੁਸੀਂ ਅਲੱਗ-ਥਲੱਗ ਮਹਿਸੂਸ ਕਰ ਸਕਦੇ ਹੋ, ਥਕਾਵਟ ਮਹਿਸੂਸ ਕਰ ਸਕਦੇ ਹੋ ਜਾਂ ਵੱਖ-ਵੱਖ ਭਾਵਨਾਵਾਂ ਦੀ ਇੱਕ ਗਿਣਤੀ ਜੋ ਹਰ ਦਿਨ ਬਦਲ ਸਕਦੀ ਹੈ।
ਤੁਹਾਡੇ ਲਿੰਫੋਮਾ ਦੇ ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਮੁੱਖ ਟੀਚੇ ਜੀਵਨ ਵਿੱਚ ਵਾਪਸ ਆਉਣਾ ਹੈ ਅਤੇ:
- ਆਪਣੇ ਕੰਮ, ਪਰਿਵਾਰ, ਅਤੇ ਜੀਵਨ ਦੀਆਂ ਹੋਰ ਭੂਮਿਕਾਵਾਂ ਵਿੱਚ ਜਿੰਨਾ ਸੰਭਵ ਹੋ ਸਕੇ ਸਰਗਰਮ ਰਹੋ
- ਕੈਂਸਰ ਦੇ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਅਤੇ ਲੱਛਣਾਂ ਅਤੇ ਇਸਦੇ ਇਲਾਜ ਨੂੰ ਘੱਟ ਕਰਨਾ
- ਕਿਸੇ ਵੀ ਦੇਰ ਨਾਲ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਦੀ ਪਛਾਣ ਕਰੋ ਅਤੇ ਪ੍ਰਬੰਧਿਤ ਕਰੋ
- ਤੁਹਾਨੂੰ ਜਿੰਨਾ ਸੰਭਵ ਹੋ ਸਕੇ ਸੁਤੰਤਰ ਰੱਖਣ ਵਿੱਚ ਮਦਦ ਕਰੋ
- ਆਪਣੇ ਜੀਵਨ ਦੀ ਗੁਣਵੱਤਾ ਵਿੱਚ ਸੁਧਾਰ ਕਰੋ ਅਤੇ ਚੰਗੀ ਮਾਨਸਿਕ ਸਿਹਤ ਬਣਾਈ ਰੱਖੋ
ਤੁਹਾਨੂੰ ਵੱਖ-ਵੱਖ ਕਿਸਮਾਂ ਦੇ ਕੈਂਸਰ ਪੁਨਰਵਾਸ ਦੀ ਸਿਫ਼ਾਰਸ਼ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ। ਇਸਦਾ ਮਤਲਬ ਕੋਈ ਵੀ ਵਿਸ਼ਾਲ ਸ਼੍ਰੇਣੀ ਹੋ ਸਕਦਾ ਹੈ ਸੇਵਾਵਾਂ ਜਿਵੇਂ ਕਿ:
- ਸਰੀਰਕ ਥੈਰੇਪੀ, ਦਰਦ ਪ੍ਰਬੰਧਨ
- ਪੋਸ਼ਣ ਅਤੇ ਕਸਰਤ ਦੀ ਯੋਜਨਾਬੰਦੀ
- ਭਾਵਨਾਤਮਕ, ਕਰੀਅਰ ਅਤੇ ਵਿੱਤੀ ਸਲਾਹ।
ਸੰਖੇਪ
- ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਕੈਂਸਰ ਦੀ ਸਭ ਤੋਂ ਵੱਧ ਹਮਲਾਵਰ ਕਿਸਮ ਹੈ ਜੋ ਤੁਸੀਂ ਲੈ ਸਕਦੇ ਹੋ - ਪਰ ਇਸਦਾ ਮਤਲਬ ਹੈ ਕਿ ਇਹ ਆਮ ਤੌਰ 'ਤੇ ਇਲਾਜ ਲਈ ਬਹੁਤ ਵਧੀਆ ਜਵਾਬ ਦਿੰਦਾ ਹੈ।
- ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਵਾਲੇ ਬਹੁਤ ਸਾਰੇ ਲੋਕ ਠੀਕ ਹੋ ਸਕਦੇ ਹਨ।
- ਬੁਰਕਿਟ ਲਿਮਫੋਮਾ ਉਦੋਂ ਹੁੰਦਾ ਹੈ ਜਦੋਂ ਤੁਹਾਡੇ ਬੀ-ਸੈੱਲ ਲਿਮਫੋਸਾਈਟਸ ਕੈਂਸਰ ਬਣ ਜਾਂਦੇ ਹਨ ਅਤੇ ਬੱਚਿਆਂ ਅਤੇ ਬਾਲਗਾਂ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰ ਸਕਦੇ ਹਨ।
- ਤੁਹਾਨੂੰ ਪਤਾ ਲੱਗਣ ਤੋਂ ਬਾਅਦ ਜਲਦੀ ਹੀ ਕੀਮੋ-ਇਮਿਊਨੋਥੈਰੇਪੀ ਨਾਲ ਇਲਾਜ ਦੀ ਲੋੜ ਪਵੇਗੀ।
- ਕੁਝ ਮਾਮਲਿਆਂ ਵਿੱਚ, ਹੋ ਸਕਦਾ ਹੈ ਕਿ ਤੁਹਾਡਾ ਲਿਮਫੋਮਾ ਇਲਾਜ ਲਈ ਜਵਾਬ ਨਾ ਦੇਵੇ, ਜਾਂ ਇਹ ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਦੁਬਾਰਾ ਸ਼ੁਰੂ ਹੋ ਸਕਦਾ ਹੈ ਅਤੇ ਜੇਕਰ ਅਜਿਹਾ ਹੁੰਦਾ ਹੈ ਤਾਂ ਤੁਹਾਨੂੰ ਹੋਰ ਇਲਾਜ ਦੀ ਲੋੜ ਪਵੇਗੀ।
- ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਕਲੀਨਿਕਲ ਅਜ਼ਮਾਇਸ਼ਾਂ ਬਾਰੇ ਪੁੱਛੋ ਜਿਨ੍ਹਾਂ ਲਈ ਤੁਸੀਂ ਯੋਗ ਹੋ ਸਕਦੇ ਹੋ।